《自然·遗传学》:让癌细胞“甩不掉”T细胞的基因突变,找到了!
来源: 奇点糕 2022-08-22 18:22
近年来,肿瘤免疫治疗发展迅速,在抗肿瘤领域取得了长足的进步,极大地改善了肿瘤患者的生存状况。
近年来,肿瘤免疫治疗发展迅速,在抗肿瘤领域取得了长足的进步,极大地改善了肿瘤患者的生存状况。
其中,免疫检查点阻断疗法(ICB)是目前应用较多的一种肿瘤免疫疗法,这种疗法能够通过阻断免疫检查点,有效恢复T细胞的功能,激活抗肿瘤免疫应答[1],从而提高抗肿瘤疗效。
尽管ICB治疗被证实对多种类型的肿瘤有效,但仅有少数患者能从ICB治疗中长期获益。那么,到底是什么原因造成了癌症患者对ICB治疗的响应差异呢?
近期,来自美国克利夫兰诊所免疫治疗与精准肿瘤中心的Timothy A. Chan团队,在《自然·遗传学》杂志上发表了重要研究成果[2],找到了一个重要影响因素。
他们的研究发现,携带DNA聚合酶ε(POLE)和DNA聚合酶δ1(POLD1)功能性突变的肿瘤对ICB治疗更加敏感。让研究人员吃惊的是,POLE/POLD1突变特征谱与肿瘤新抗原的生化特征密切相关。
从机制上讲,引起POLE/POLD1功能相关的特征改变,使肿瘤细胞产生了“叛徒”新抗原,这些新抗原与T细胞受体接触的残基处疏水性增强,促进了T细胞对肿瘤细胞的识别。
此外,他们的研究表明,基于POLE/POLD1功能性突变特征的模型,在筛选对ICB治疗受益的患者方面,优于其他几种传统模型。

论文首页截图
自ICB治疗被美国FDA批准应用于临床以来,Timothy A. Chan团队一直致力于研究影响患者对ICB治疗获益差异的遗传学因素。
他们团队的先前研究表明,DNA损伤修复(DDR)途径的致病性改变与患者对ICB治疗响应的增强有关[3-5]。如错配修复缺陷(MMRd)会导致微卫星不稳定(MSI)及增加肿瘤突变负荷(TMB),使肿瘤细胞产生更多的新抗原,促进肿瘤对ICB治疗的敏感[6],而高MSI及高TMB也是美国FDA批准的ICB疗法的两个重要标志物。
由于编码DNA聚合酶的基因是DDR基因,近4%的肿瘤均会发生这两个基因的突变[7]。最近也有不少研究报道携带POLE/POLD1致病性突变的肿瘤高度浸润免疫细胞,提示了这些突变可能有利于改善免疫识别,从而促进患者对ICB治疗的响应[8,9],然而POLE/POLD1功能性突变与ICB治疗获益之间的具体机制仍尚不清楚。
鉴于前人及本团队的研究基础,Timothy A. Chan团队这次将通过免疫基因组学、动物模型及临床数据统计分析等手段,对POLE/POLD1的功能性突变与ICB治疗响应的分子机制进行全面解析。
接下来我们就一起来看看Timothy A. Chan团队是如何开展这个研究的。
由于小鼠的POLE/POLD1与人类的高度同源,因此,研究人员首先通过CRISPR-HDR基因编辑技术,构建了POLEP286R位点突变的小鼠B16F10黑色素瘤细胞系,在体外传代8周后,检测到突变细胞系中,新发单核苷酸变异比亲本细胞系增加4.7倍。
于是,研究人员将所建立的POLEP286R位点突变小鼠黑色素瘤细胞系移植到C57BL/6J小鼠身上,研究它们对ICB治疗的敏感性。
对比亲本细胞系所建立的移植瘤模型,无论是ICB单药治疗(PD-1或CTLA-4抑制剂)还是联合治疗,移植POLEP286R位点突变的B16F10黑色素瘤细胞的小鼠,对ICB治疗的敏感度显著上升,肿瘤大小均得到了显著的抑制,并且肿瘤组织中浸润了更多的CD3+T细胞,至少是亲本细胞系的三倍。甚至仅接受对照免疫球蛋白IgG治疗的小鼠,POLEP286R位点突变的肿瘤也较亲本细胞浸润了更多的免疫细胞。
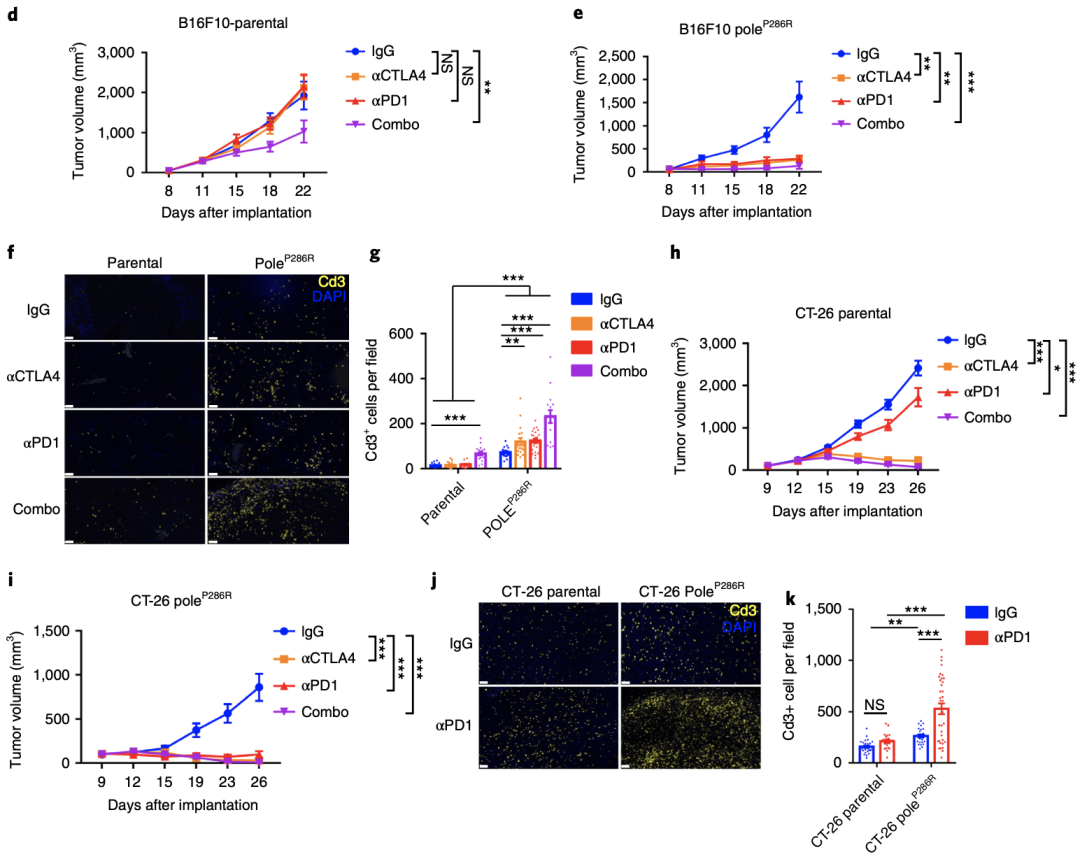
携带POLE/POLD1功能性突变的小鼠肿瘤对免疫治疗敏感
以上结果表明,POLEP286R位点突变的肿瘤在接受治疗前就已经进入免疫激活状态,这有利于响应ICB治疗。
研究人员还在小鼠结肠癌CT-26细胞上重复了上述实验,得到了类似的实验结果,表明POLEP286R位点突变增强肿瘤对ICB的敏感性可能与肿瘤类型无关。
接下来,为了阐明POLE功能性突变如何影响肿瘤微环境,研究人员将POLEP286R位点突变的B16F10移植在免疫缺陷的裸鼠及免疫功能正常的C57BL/6J小鼠上。
结果显示,在免疫缺陷的裸鼠上,突变肿瘤与亲本肿瘤生长速度相似,而在免疫功能正常的C57BL/6J小鼠上,突变肿瘤生长速度明显小于亲本肿瘤。
这表明,C57BL/6J小鼠对突变肿瘤有更强的免疫监测功能。
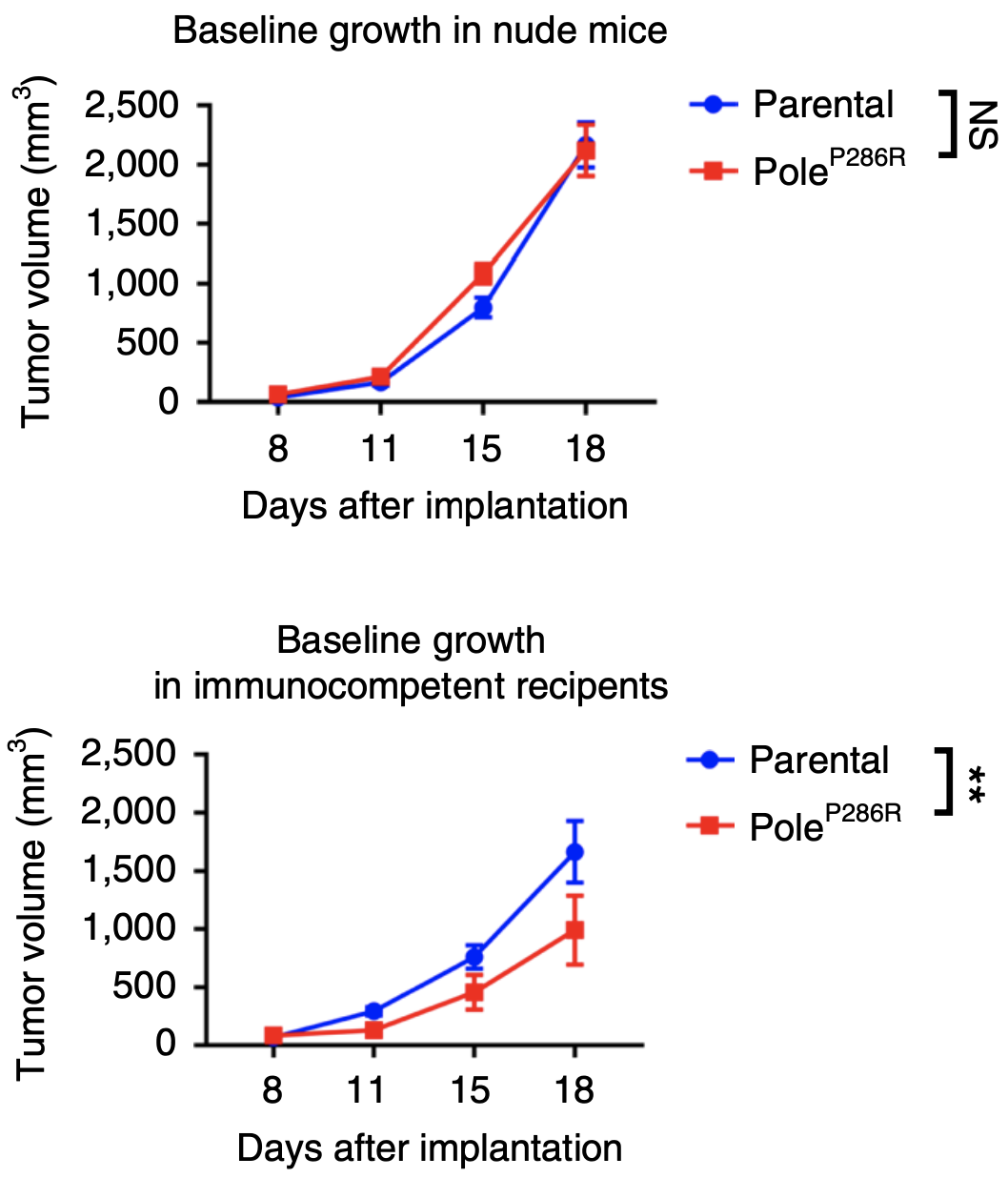
POLE功能性突变增强肿瘤免疫原性
随后,研究人员对接受ICB治疗前后的突变肿瘤及亲本肿瘤进行转录组测序及免疫流式分析,发现POLEP286R突变的肿瘤在接受ICB治疗前及治疗后,均浸润了更多的CD8+T细胞、NK细胞等,且功能激活的CD8+T细胞比例及PD-1+的CD8+T比例增高;而肿瘤相关巨噬细胞中M2型巨噬细胞、骨髓来源的抑制细胞MDSC、免疫抑制调节细胞Treg比例显著下降。
这些结果表明,POLE功能性突变改变了小鼠的适应性及先天性免疫应答,使肿瘤免疫微环境处于激活状态。
那么,POLE功能性突变到底是怎样干预肿瘤免疫微环境的呢?
由于POLEP286R突变细胞系可以在体外培养期间积累单核苷酸变异(SNV),研究人员想通过探索这些突变模式的特点来解答上述问题。
正如预期的那样,尽管亲本和突变细胞系的六种SNV类别特征相似,但POLE突变细胞系可以诱导不同的突变模式,通过统计学分析,研究者们将这些突变特征总结为mSigA、mSigB和mSigC三类。这些结果表明,POLEP286R突变在小鼠肿瘤细胞系中产生的新发SNV类型,与在具有POLE功能突变的患者样本中观察到的相似。
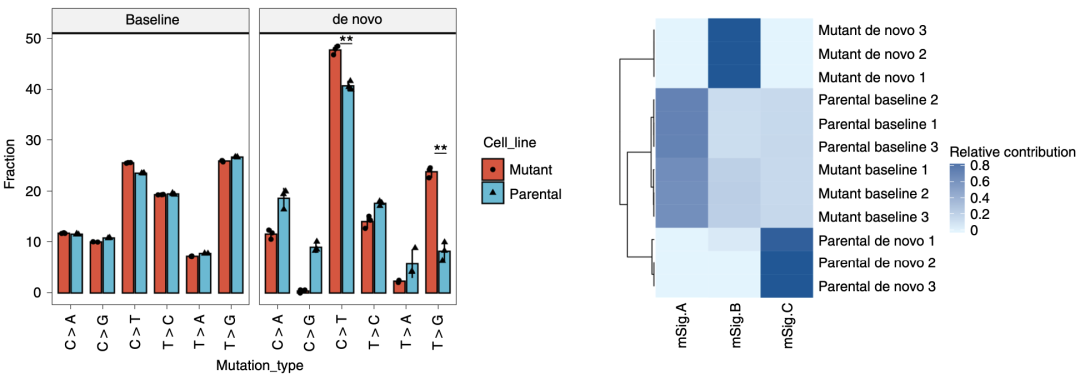
POLE突变细胞系可以诱导不同的突变模式
接下来,基于POLE功能性突变的特征,研究者们试图建立一种Logistic回归模型,以预测肿瘤样本是否存在POLE/POLD1功能突变。
Timothy A. Chan团队使用已知POLE/POLD1功能突变的肿瘤样本和POLE/POLD1野生型的肿瘤样本生成训练集,用来自ICGC和CCLE数据集的样本生成测试集,以评估模型的性能。
然后他们将经过训练的统计模型对TCGA、ICGC和CCLE数据库中的POLE/POLD1未明变异的肿瘤样本进行分析,从而成功鉴定并识别了包含POLE/POLD1功能性突变的潜在样本。
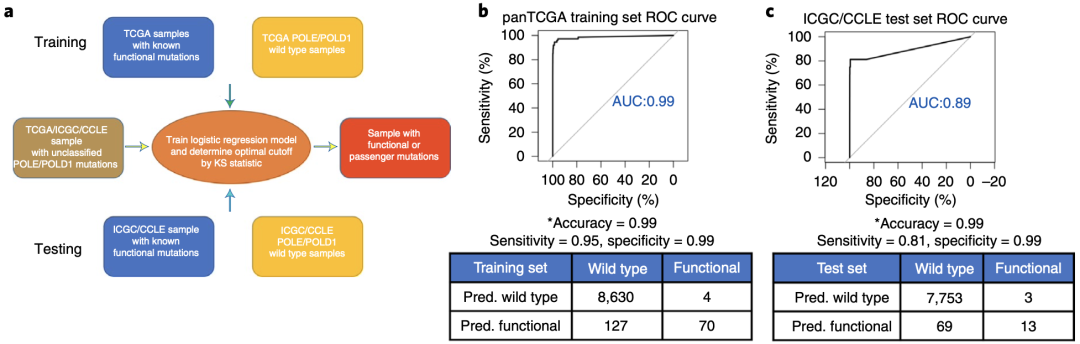
基于突变特征的统计模型可以从WES数据和靶组测序数据中准确识别具有POLE/POLD1功能突变的肿瘤
最后,研究者们进一步分析了TCGA数据库中子宫内膜癌队列的数据集,发现了与小鼠POLEP286R肿瘤具有相同的免疫特征,即携带有POLE/POLD1功能突变的患者肿瘤比不含的患者有更多的免疫细胞浸润。
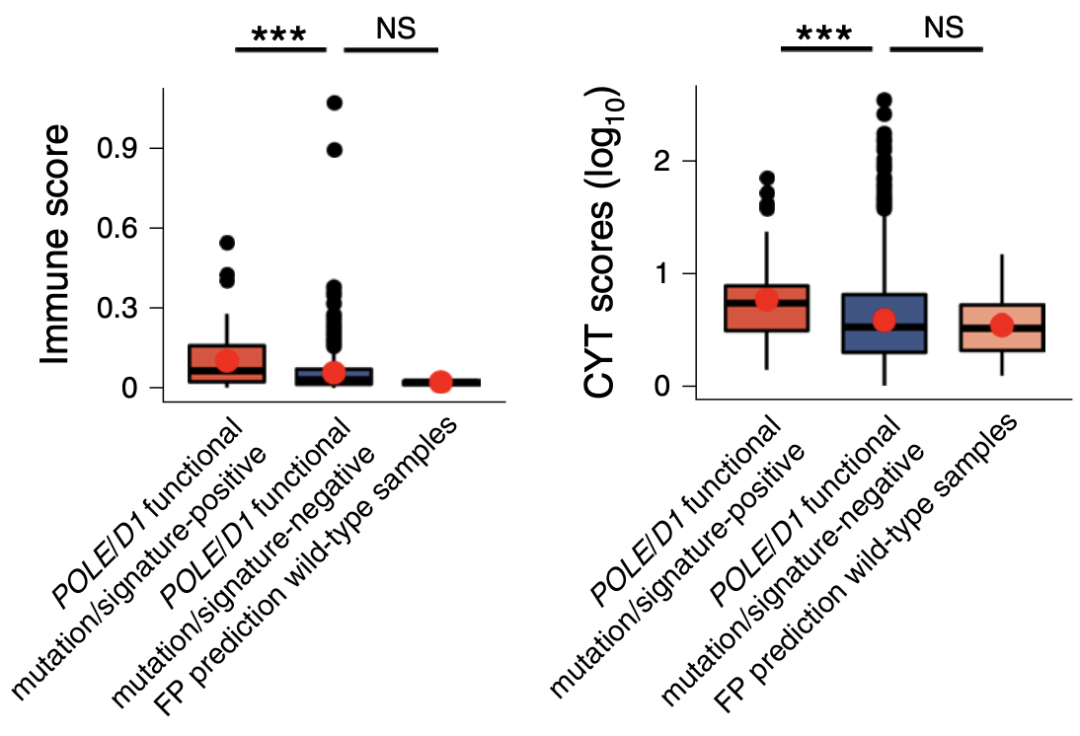
POLE/POLD1功能突变特征的肿瘤具有更高的免疫活性
为了确定POLE/POLD1功能性突变对接受ICB治疗后结局的独立影响,Timothy A. Chan团队利用他们所构建的模型,分析了一个回顾性泛癌ICB治疗队列的研究数据库。
这个数据库包含2700名微卫星稳定(MSS)和低度微卫星不稳定(MSI-L)的患者,他们发现携带POLE/POLD1功能相关特征的患者对ICB治疗敏感,能够产生持久的临床效益,而且与不携带POLE/POLD1功能性突变的患者相比,无进展生存期更长。
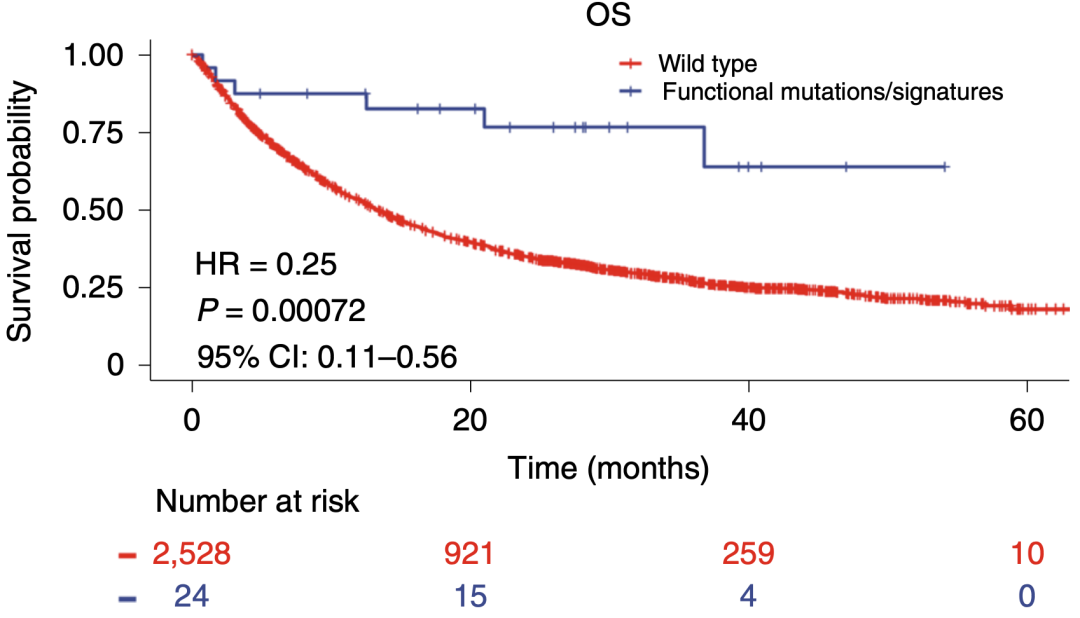
在抗PD-1/PD-L1免疫治疗后,具有POLE/POLD1功能突变特征的患者生存期延长
此外,研究人员还发现,与体细胞超突变、核酸内切酶结构域突变等传统检测方法相比,他们所建立的模型有利于识别能够从免疫治疗中获益的患者,更有益于指导临床用药。
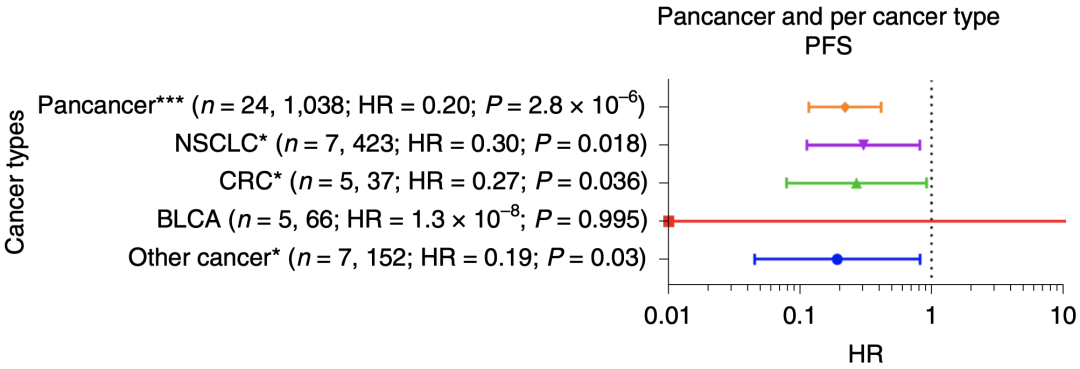
POLE/POLD1功能相关特征评估模型优于其他传统方法
鉴于POLE/POLD1功能相关特征对ICB治疗获益的优秀预测效果,Timothy A. Chan团队进一步探索其潜在的分子机制。
他们发现,携带POLE/POLD1功能性突变的肿瘤样本中的抗原肽,比POLE/POLD1阴性的疏水性更强,且与T细胞受体接触的残基处疏水性也显著提高。这意味着POLE/POLD1功能性突变特征改变了肿瘤新抗原的疏水性,增强了免疫原性。
总的来说,Timothy A. Chan团队的研究证明了POLE/POLD1功能性突变足以诱导人和小鼠的抗肿瘤免疫功能,增强对ICB的治疗的敏感度,而且这种效应可能与肿瘤类型无关。
更有意义的是,他们还构建了优于传统方法的评估模型,能够识别对ICB治疗敏感的患者,对指导临床用药具有重大意义。
参考文献:
[1] Wei G, Zhang H, Zhao H, et al. Emerging immune checkpoints in the tumor microenvironment: Implications for cancer immunotherapy[J]. Cancer Lett, 2021, 511: 68-76.
[2] Ma X, Riaz N, Samstein R M, et al. Functional landscapes of POLE and POLD1 mutations in checkpoint blockade-dependent antitumor immunity[J]. Nature Genetics, 2022, 54(7): 996-1012.
[3] Mouw K W, Goldberg M S, Konstantinopoulos P A, et al. DNA Damage and Repair Biomarkers of Immunotherapy Response[J]. Cancer Discov, 2017, 7(7): 675-693.
[4] Hsiehchen D, Hsieh A, Samstein R M, et al. DNA Repair Gene Mutations as Predictors of Immune Checkpoint Inhibitor Response beyond Tumor Mutation Burden[J]. Cell Rep Med, 2020, 1(3).
[5] Samstein R M, Krishna C, Ma X, et al. Mutations in BRCA1 and BRCA2 differentially affect the tumor microenvironment and response to checkpoint blockade immunotherapy[J]. Nat Cancer, 2021, 1(12): 1188-1203.
[6] Mandal R, Samstein R M, Lee K W, et al. Genetic diversity of tumors with mismatch repair deficiency influences anti-PD-1 immunotherapy response[J]. Science, 2019, 364(6439): 485-491.
[7] Ying J, Yang L, Yin J C, et al. Additive effects of variants of unknown significance in replication repair-associated DNA polymerase genes on mutational burden and prognosis across diverse cancers[J]. J Immunother Cancer, 2021, 9(9).
[8] Wang F, Zhao Q, Wang Y N, et al. Evaluation of POLE and POLD1 Mutations as Biomarkers for Immunotherapy Outcomes Across Multiple Cancer Types[J]. JAMA Oncol, 2019, 5(10): 1504-1506.
[9] Mehnert J M, Panda A, Zhong H, et al. Immune activation and response to pembrolizumab in POLE-mutant endometrial cancer[J]. J Clin Invest, 2016, 126(6): 2334-40.
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。


