两种技术强强联手 糖尿病治疗迎来突破
来源:学术经纬 2020-04-25 13:37
《科学》子刊Science Translational Medicine的最新一期上,发表了一项有关糖尿病治疗的重磅研究。科研人员们利用诱导干细胞技术,将患者的皮肤细胞成功转化为产生胰岛素的细胞,同时利用CRISPR基因编辑工具,对细胞内的遗传缺陷进行修正。这些细胞移植到实验小鼠体内后,成功逆转了小鼠的糖尿病。两种前沿技术的强强联手,有望为糖尿病患者迎来真正
《科学》子刊Science Translational Medicine的最新一期上,发表了一项有关糖尿病治疗的重磅研究。科研人员们利用诱导干细胞技术,将患者的皮肤细胞成功转化为产生胰岛素的细胞,同时利用CRISPR基因编辑工具,对细胞内的遗传缺陷进行修正。这些细胞移植到实验小鼠体内后,成功逆转了小鼠的糖尿病。两种前沿技术的强强联手,有望为糖尿病患者迎来真正治愈的一天。
共同领衔这项研究的科学家之一是美国华盛顿大学医学院的Jeffrey R. Millman教授。几年前,他和同事们开发出一套方法:在合适的培养条件下,经过6步,可以让人类干细胞分化为功能上与胰岛β细胞相同的细胞。这些细胞移植到小鼠体内后,一旦接触到血液内的葡萄糖,它们就会主动分泌胰岛素。
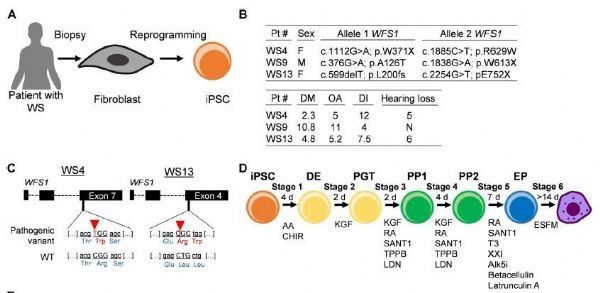
在这项研究中,干细胞来源于3名特殊的糖尿病患者。这些患者的糖尿病类型被称为Wolfram综合征,由于罕见的基因突变,他们在童年或青春期就发展出糖尿病,从此每天都需要多次注射胰岛素,小心翼翼地控制血糖水平。
正因为Wolfram综合征是单个基因突变引起的,研究人员有了一个设想:利用基因编辑技术高效修改基因的能力,是否也能纠正突变引起的糖尿病呢?
于是,研究团队决定把基因编辑和诱导多能干细胞这两种技术结合起来。他们首先将取自几名患者的皮肤成纤维细胞在体外培养为诱导多能干细胞,同时应用CRISPR/Cas9对细胞内致病的WFS1基因进行了修改。然后,再将这些经过修改的多能干细胞转变为胰岛β细胞。
实验结果显示,这些新产生的胰岛β细胞不仅在试管中可以分泌胰岛素,移植到小鼠体内后也可以执行调节血糖的功能。
研究人员对植入胰岛β细胞的糖尿病小鼠进行了为期6个月的监测。这些小鼠分为两组,一组植入的胰岛β细胞经过了CRISPR编辑,小鼠的糖尿病症状在一周之内消失,而且血糖水平长时间维持在正常范围。相比之下,另一组小鼠植入的胰岛β细胞未接受过基因编辑,虽然也能少量产生胰岛素,但远不足以逆转糖尿病。
研究人员还从基因表达的特征、细胞内的生物学过程等方面,对经基因编辑而产生的胰岛β细胞做了进一步分析。Millman教授概括说:“事实上,我们发现,基因编辑后的β细胞与普通人干细胞分化出的β细胞没有区别。”
“这是CRISPR首次被用于修复引起糖尿病的基因缺陷,并成功治愈了(小鼠的)糖尿病,”Millman教授表示:“从概念上讲,修正单基因造成的缺陷会比较容易。但我们认为,以此为基础,接下来我们会让基因疗法适用于更广泛的糖尿病患者群体。”
这项研究的另一位通讯作者Fumihiko Urano教授则表示,这项概念验证不仅证明,纠正Wolfram综合征的基因缺陷可以制造出控制血糖更有效的β细胞,未来也有可能通过这种编辑基因的方式,改善Wolfram综合征患者遇到的其他问题,比如视力障碍和神经退变。
下一步,研究人员希望让干细胞制造β细胞的过程能够变得更加简单。例如,科学家们已经开发出了让患者痛苦更小的方法,不需要活检取皮肤细胞,而是从血液中制造诱导性多能干细胞。甚至,用尿液样本来培养干细胞。
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
87%用户都在用生物谷APP 随时阅读、评论、分享交流 请扫描二维码下载->