CAR-T细胞疗法研究进展(第30期)
来源:生物谷原创 2022-07-29 13:09
近年来,CAR-T免疫疗法除了被用来治疗急性白血病和非霍奇金淋巴瘤之外,经改进后,也被用来治疗实体瘤、自身免疫疾病、HIV感染和心脏病等疾病,具有更广阔的应用空间。
CAR-T(Chimeric Antigen Receptor T-Cell Immunotherapy),即嵌合抗原受体T细胞免疫疗法。该疗法是一种出现了很多年但近几年才被改良使用到临床中的新型细胞疗法。在急性白血病和非霍奇金淋巴瘤的治疗上有着显著的疗效,被 认为是最有前景的肿瘤治疗方式之一。正如所有的技术一样,CAR-T技术也经历一个漫长的演化过程,正是在这一系列的演化过程中,CAR-T技术逐渐走向成熟。
这种新的治疗策略的关键之处在于识别靶细胞的被称作嵌合抗原受体(chimeric antigen receptor, CAR)的人工受体,而且在经过基因修饰后,病人T细胞能够表达这种CAR。在人体临床试验中,科学家们通过一种类似透析的过程提取出病人体内的一些T细胞,然后在实 验室对它们进行基因修饰,将编码这种CAR的基因导入,这样这些T细胞就能够表达这种新的受体。这些经过基因修饰的T细胞在实验室进行增殖,随后将它们灌注回病人体内。这些T细胞利用它们表达的CAR受体结合到靶细胞表面上的分子,而这种结合触发一种内部信号产 生,接着这种内部信号如此强效地激活这些T细胞以至于它们快速地摧毁靶细胞。
近年来,CAR-T免疫疗法除了被用来治疗急性白血病和非霍奇金淋巴瘤之外,经改进后,也被用来治疗实体瘤、自身免疫疾病、HIV感染和心脏病等疾病,具有更广阔的应用空间。基于此,针对CAR-T 细胞疗法取得的最新进展,小编进行一番盘点,以飨读者。
1.JITC:靶向αvβ3的CAR-T细胞有望治疗致命性脑瘤
doi:10.1136/jitc-2021-003816
一项新的研究可能在治疗两种致命性脑瘤--胶质母细胞瘤(glioblastoma, GBM)和弥漫型内因性桥脑胶质瘤(diffuse intrinsic pontine glioma, DIPG)--方面引发变革,同时也可能更好地治疗其他实体瘤。相关研究结果近期发表在Journal for ImmunoTherapy of Cancer期刊上,论文标题为“Targeting of the alphav beta3 integrin complex by CAR-T cells leads to rapid regression of diffuse intrinsic pontine glioma and glioblastoma”。

逆转录病毒转导和体外扩增后αvβ3 CAR-T细胞的设计、生产和免疫表型表征。图片来自Journal for ImmunoTherapy of Cancer, 2022, doi:10.1136/jitc-2021-003816。
这项新的研究重点关注两种缺乏有效治疗手段的脑瘤---GBM和DIPG。平均来说,只有不到7%的胶质母细胞瘤患者能存活5年,而对于儿童来说,DIPG的预期寿命在诊断后仅为9个月。
这项新研究发现了这些实体脑瘤的弱点,这些弱点可能使CAR-T细胞免疫疗法对它们也有效。这些作者通过流式细胞仪发现患者来源的DIPG细胞和GBM细胞系在细胞表面上表达高水平的αvβ3,而通过RNA测序和蛋白芯片发现,αvβ3在正常组织上的表达量很小。基于这一发现,他们构建出靶向αvβ3的CAR-T细胞(下称αvβ3 CAR-T)。αvβ3 CAR-T细胞在细胞毒性试验以及在原位和立体定向植入DIPG和GBM肿瘤到NSG小鼠大脑的相关位置的体内模型中都表现出高效的抗原特异性肿瘤细胞杀伤力。由于CAR-T的全身性细胞增殖和长效持久性,它们的抗肿瘤反应是快速和强大的。肿瘤清除后,可检测到TCF-1+ αvβ3 CAR-T细胞,这强调了它们持续存在并进行自我更新的能力。
2.Mol Ther:抑制EBAG9可增强CAR-T细胞的抗肿瘤功能,同时降低副作用
doi:10.1016/j.ymthe.2022.07.009
一个月前,来自德国亥姆霍兹联合会马克斯-德布吕克分子医学中心(MDC)的Armin Rehm博士和Uta Höpken博士及其团队在一项发表在JCI Insight杂期刊上的研究中发现关闭小鼠体内的EBAG9基因导致对癌症的免疫反应持续增加(JCI Insight, 2022, doi:10.1172/jci.insight.155534)。这些小鼠还产生更多的记忆T细胞。记忆T细胞是我们免疫记忆的一部分,使我们的免疫系统在再次遇到之前遇到的癌症抗原后能够作出更好的免疫反应。
如今,在一项新的研究中,这些作者还在体外的人类CAR-T细胞中证实了这些关键发现。他们指出,这是迈向治疗应用的道路上决定性的一步。相关研究结果于2022年7月12日在线发表在Molecular Therapy期刊上,论文标题为“EBAG9-silencing exerts an immune checkpoint function without aggravating adverse effects”。Rehm说,“关闭EBAG9使身体能够更早、更彻底地消灭肿瘤细胞。除了实现更持久的治疗效果外,这也可能创造出真正的治愈机会。”
基于他们在动物模型和使用人类细胞的体外实验中的发现,这些作者如今知道,解除EBAG9对免疫细胞的抑制是非常有效的,并且不会比传统的CAR-T细胞疗法引起更多的副作用。Rehm说,“我们如今需要大胆的临床医生和资助临床研究的合作伙伴。如果一切顺利的话,使用EBAG9沉默的CAR-T细胞的疗法可能在短短两年内就能为患者所用。”
3.eLife:对嵌合抗原受体的跨膜结构域进行改造,可降低CAR-T细胞的毒副作用
doi:10.7554/eLife.75660
作为一种新的免疫疗法,CAR-T细胞疗法能增强患者的杀伤性T细胞来攻击和消除癌症。它对某些血癌的疗效可高达90%,甚至能使一些患者得到长期缓解和治愈。但一个重要的限制是该疗法的有害副作用,大约50%的患者会出现危险的并发症。
在一项新的研究中,来自以色列魏茨曼科学研究所、澳大利亚沃尔特-伊莉莎-霍尔医学研究所、墨尔本大学和拉筹伯大学的研究人员开发出一种潜在地减少CAR-T细胞疗法的毒副作用的方法,这一发现可能会克服这种开创性疗法的最大局限。为此,他们利用这种一种方法确定了一个“黄金”窗口,在安全和疗效之间取得平衡。他们的方法对这种免疫疗法中使用的CAR-T细胞进行了微调,使其活性足以消除癌症,但又不至于强到产生毒副作用。相关研究结果近期发表在eLife期刊上,论文标题为“De novo-designed transmembrane domains tune engineered receptor functions”。论文通讯作者为沃尔特-伊莉莎-霍尔医学研究所的Matthew Call副教授、Melissa Call副教授和魏茨曼科学研究所的Sarel J Fleishman。
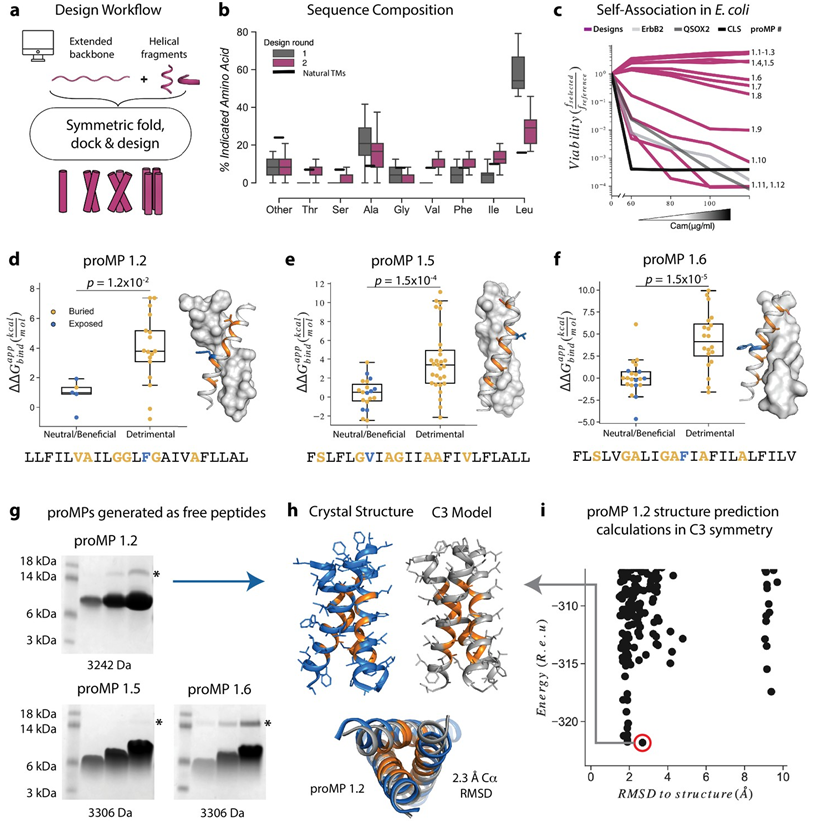
了解可以自组装的膜蛋白的编程规则。图片来自eLife, 2022, doi:10.7554/eLife.75660。
目前还没有办法可靠地预测CAR-T细胞疗法对患者的作用有多强。以前的研究试图通过靶向这种人工传感蛋白的末端部分来微调T细胞,这些末端部分要么与癌细胞结合,要么指示T细胞进行杀伤。与此不同的是,在这项新的研究中,这些作者首次研究完全重新设计这种人工传感蛋白(即CAR)的中间部分:跨膜结构域(transmembrane domain, TMD)。具体而言,他们开发出一种产生程序化膜蛋白(programmed membrane protein, proMP)---通过计算定义的和晶体学验证的界面进行自我组装的单通道α螺旋TMD---的从头设计策略。他们用这些proMP将特定的低聚体相互作用编程到CAR中,并在小鼠初级T细胞中进行表达,发现CAR-T细胞的体外细胞因子释放和体内抗肿瘤活性都与CAR TMD编码的低聚体状态(从单体到四聚体)呈线性关系。相对于常用的CD28 TMD,所有利用程序化的CAR刺激T细胞细胞因子释放大大降低。
这些作者利用魏茨曼科学研究所的计算专长,将天然免疫传感蛋白的片段与定制设计的合成元件拼接在一起,以产生新的回路,可用于调整和评估效力的变化。Matthew说,“专注于这种人工传感蛋白的中间连接片段使我们能够生成不同版本的CAR,我们知道这些CAR更强或更弱,这使我们能够根据患者的效力要求定制它们。能够可预测地调整这种T细胞的活性,大大拓宽了我们的研究范围,与以前的研究不同的是,因为我们靶向存在于每一种免疫疗法情况下的某些靶标。我们首次可以建立适用于任何使用CAR-T细胞免疫疗法治疗癌症的规则。”
4.Cancer Discov:构建单细胞框架,有可能改善CAR-T细胞疗法
doi:10.1158/2159-8290.CD-21-1508
在一项新的研究中,来自美国圣犹大儿童研究医院的研究人员证实在某些情况下,可以在治疗前预测杀死癌症的嵌合抗原受体(CAR)T细胞(CAR-T)的长期表现。该研究提供了一个独特的基于细胞测序的框架来衡量和改善CAR-T细胞免疫疗法的性能。相关研究结果于2022年7月6日在线发表在Cancer Discovery期刊上,论文标题为“Common trajectories of highly effective CD19-specific CAR T cells identified by endogenous T cell receptor lineages”。
这些作者利用实验室中的先进技术,在准备用于治疗的全部CAR-T细胞中,发现了一小部分CAR-T细胞在输注给急性淋巴细胞白血病(ALL)患儿时产生了大部分持久的抗癌活性。他们创建的这种方法框架可作为改进其他CAR-T细胞疗法的模板,为驾驭这些免疫疗法的复杂性提供指导。
论文通讯作者、圣犹大儿童研究医院免疫学系的Paul Thomas博士说,“这是一个令人惊讶的发现。似乎是输注前CAR-T细胞产品中的少数细胞实际上对患者的抗肿瘤反应有贡献。”
5.Nat Biotechnol:开发出一种新的三维成像技术可以实时观察T细胞免疫疗法的作用机制
doi:10.1038/s41587-022-01397-w
在一项新的研究中,来自荷兰乌特勒支大学、马克西玛公主儿童肿瘤学中心和Oncode研究所的研究人员开发出一种新的三维成像技术,它可以让人们实时观察T细胞免疫疗法的工作模式。T细胞免疫疗法已经在一些白血病儿童身上取得了可喜的成果。科学家们计划利用这种新的成像技术来改善针对实体瘤的T细胞疗法。相关研究结果于2022年7月25日在线发表在期刊上,论文标题为“Uncovering the mode of action of engineered T cells in patient cancer organoids”。
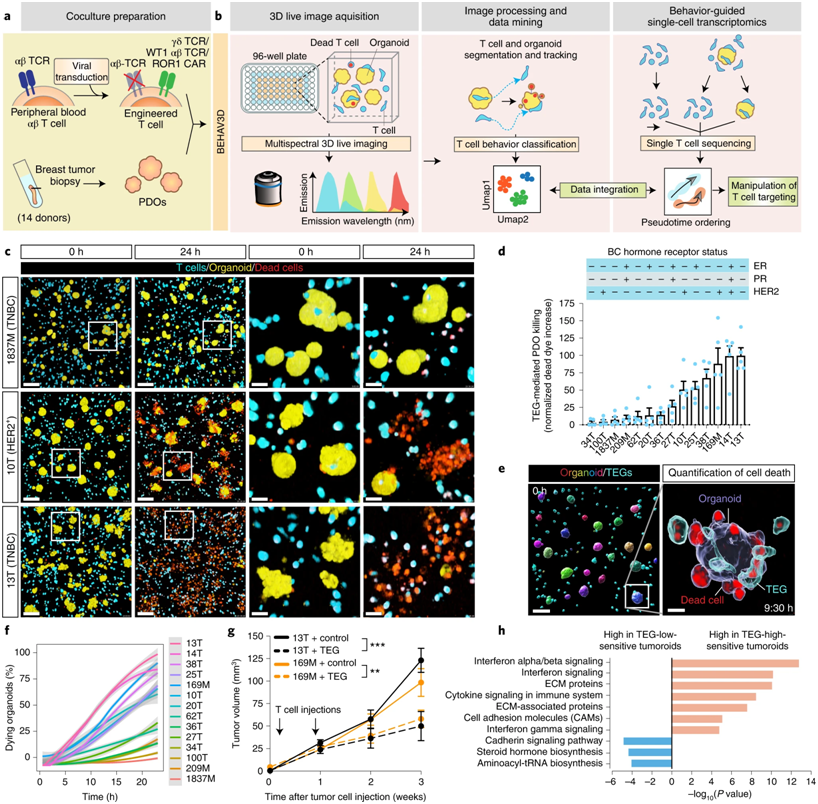
通过多光谱三维实时成像和体内TEG细胞靶向检测TEG细胞对多种乳腺癌亚型类器官的疗效。图片来自Nature Biotechnology, 2022, doi:10.1038/s41587-022-01397-w。
T细胞疗法,如CAR-T细胞疗法,是一种有前途的免疫疗法,在治疗白血病儿童方面已经显示出效果。这类疗法利用人体自身的免疫系统:T细胞。作为一种白细胞,T细胞在实验室中接受基因改造后以有针对性的方式攻击肿瘤。人们也在寻求有效的T细胞疗法来治疗实体瘤,如神经母细胞瘤、肉瘤和肾脏肿瘤。然而,为了提高其临床疗效,我们需要更好地了解T细胞的实体瘤靶向行为。这就是为什么在马克西玛公主儿童肿瘤学中心专门从事三维成像的Anne Rios博士实验室与乌特勒支大学的T细胞治疗专家和小组负责人Zsolt Sebestyén博士和Jürgen Kuball教授博士,以及马克西玛公主儿童肿瘤学中心类器官专家访问研究员Hans Clevers教授博士小组合作。
在这项新的研究中,Rios实验室的Florijn Dekkers博士和Maria Alieva博士开发出一种成像和分析技术:BEHAV3D,可以实时地和三维地分析T细胞疗法和迷你实体瘤(也被称为肿瘤类器官)之间的相互作用。Dekkers说,“这种方法的独特之处在于,我们是通过研究T细胞的行为来观察细胞疗法的疗效。我们总共研究了超过15万个接受过基因改造的T细胞的行为。这揭示了行为的巨大变化,比非常有效的行为,如连续杀死多个肿瘤细胞,但也有无效的行为,细胞只是无所事事。这向我们表明,通过促进最有效的肿瘤靶向行为,有提高临床疗效的空间。”
6.Science:揭示γδT细胞在结直肠瘤中起着两面人的作用
doi:10.1126/science.abj8695
结直肠瘤中充斥着白细胞,但这些细胞是帮助还是阻碍了这种癌症的发生,这一点在科学界引起了激烈的争论。一些研究已表明,白细胞英勇地限制了肿瘤的生长并对抗结直肠癌,但同样令人信服的证据表明,白细胞是恶性的同谋者---助长结直肠瘤并协助它扩散。
如今,一项新的研究阐明了这些肠道白细胞,即gamma delta T细胞(γδT细胞),在结直肠癌中的作用。它证实γδT细胞是一把双刃剑:它们在早期肿瘤中起着抑制作用,但随着肿瘤进展,它们会发生生化变化并改变立场,促进肿瘤生长。这一发现进一步阐明了γδT细胞在肿瘤生长中的作用,并可能为结直肠癌的治疗开辟新的途径。相关研究结果发表在2022年7月15日的Science期刊上,论文标题为“TCR-Vγδ usage distinguishes protumor from antitumor intestinal γδ T cell subsets”。

γδ T细胞激活机制。图片来自Cells, 2020, doi:10.3390/cells9051305。
论文共同通讯作者、洛克菲勒大学Daniel Mucida实验室的研究助理Bernardo Reis说,“生活在肠道中的γδT细胞起到了防止肿瘤形成的作用。但是一旦肿瘤形成,肠道γδT细胞群体就会发生变化,进入肿瘤,并促进肿瘤生长。”
在结直肠癌小鼠模型中,Reis及其同事们从患有早期肿瘤的小鼠的肠道和患有晚期癌症的小鼠的肿瘤中提取γδ T细胞。在比较这两种来源的所谓相同的细胞时,他们惊讶地发现它们之间存在巨大的分子差异。例如,这两类γδ T细胞拥有不同的T细胞受体。此外,进入肿瘤的γδ T细胞产生了IL-17,即一种通常在应对感染时促进炎症的细胞因子。然而,在肿瘤微环境中,IL-17起着促进疾病的作用:刺激肿瘤生长,并招募其他细胞来帮助隐藏肿瘤,使其不受免疫系统的影响。Reis说,“这些γδ T细胞已完全改变了。”此外,他们还发现这两类γδ T细胞在T细胞受体Vγδ编码基因的使用方面存在差异:进入肿瘤的γδ T细胞(具有促进肿瘤生长的作用)使用Vγ4/Vγ6,而肿瘤周围的肠道驻留γδ T细胞(具有抗肿瘤作用)使用Vγ1/Vγ7。
为了证实他们的发现,这些作者随后使用CRISPR基因编辑技术有选择地从γδ T细胞中去除T细胞受体,使它们的作用从抗肿瘤变为促进肿瘤,或者利用这种基因编辑技术有选择地从γδ T细胞中添加T细胞受体,使它们的作用从促进肿瘤变为抗肿瘤。通过这种方式,他们成功地增加了小鼠模型中肿瘤的数量,或者缩小了肿瘤的大小。Reis说,“当我们剔除原始γδ T细胞时,小鼠病得更加严重。而当我们剔除侵入肿瘤的γδ T细胞时,肿瘤缩小了。”
7.JITC:科学家或有望利用数学模型来解释癌症患者对免疫疗法的反应
doi:10.1136/jitc-2022-005107
能激活免疫系统寻找并杀灭癌细胞的免疫疗法能大大改善很多实体瘤患者的治疗效果,然而,仍然有一部分患者无法从这类疗法中获益,目前并没有免疫生物标志物能解释有类似疾病和疾病特征的患者为何会出现不同的治疗结果,近日,一篇发表在国际杂志Journal for ImmunoTherapy of Cancer上题为“Rethinking the immunotherapy numbers game”的研究报告中,来自Moffitt癌症研究中心等机构的科学家们通过研究揭示了如何利用数学模型来分析不同癌症疗法对肿瘤和免疫细胞动态学变化的影响,同时还能帮助预测个体化癌症疗法的治疗结果。
众所周知,癌细胞群和周围免疫环境之间的相互作用或会影响癌症的发生和进展,以及患者对免疫疗法的反应,有些患者对免疫疗法的反应很好,而其它患者则不然,目前研究人员并不清楚这些患者之间的差异。研究者Rebecca Bekker说道,就好像早期癌症和晚期疾病的治疗方式不同一样,免疫参与程度不同的肿瘤或许需要非常不同的治疗手段。
为此,研究人员就想通过研究来改善对肿瘤和免疫细胞相互作用的理解,从而帮助预测患者的治疗结局并识别出最佳的治疗手段,知晓这些动态学变化非常复杂,且难以在实验室环境下进行研究,研究人员采用了另外一种方法,借助数学建模来对这些相互作用进行概念化分析,他们开发了一种新型模型来模拟随着时间延续肿瘤细胞和免疫细胞组合之间所有可能的相互作用,其中包括肿瘤生长和消除的速率,以及免疫细胞招募和耗竭的相关参数等,这种模型最后的结果要么是出现免疫逃逸(即肿瘤细胞增长到其最大潜力),要么就是通过免疫细胞的抗肿瘤活性来控制肿瘤。
随后研究人员利用这种模型来模拟并预测不同类型疗法的治疗结局,包括影响肿瘤细胞或免疫细胞群尺寸的细胞毒性化疗和基于细胞的免疫疗法,以及影响肿瘤和免疫细胞群体之间相互作用性质的免疫检查点抑制剂,同时研究人员还解决了组合性疗法的治疗潜在结局。这种模型或能帮助分析如何让不同疗法进行组合,从而通过对肿瘤细胞群进行免疫细胞控制来为患者实现最佳的治疗效果,未来,研究人员希望这种新型数学模型能在临床中使用来帮助预测患者对疗法的反应并指导疗法的进行。研究者Heiko Enderling说道,数学抽象肿瘤学研究或能提供一种新型有潜力的方法来分析不同癌症疗法对患者肿瘤和局部免疫环境的影响效应,并能提供一种新机会来重新思考免疫治疗的游戏规则。(生物谷 Bioon.com)
推荐会议
2022(第十三届)细胞治疗大会
2022基因治疗与核酸药物开发高峰论坛
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。


