困境?生机?抗菌药物使用现状及新型抗菌药物展望
来源:生物谷 2020-11-20 10:09
据世界卫生组织2020年6月报道,目前众多国家提供的数据中,均显示出令人担忧的抗微生物药物耐药问题[1],尤其是近几年中,一些抗菌药物的耐药率在持续升高,已逐渐成为新的全球性公共危机。根据世卫组织披露的两份新报告显示:目前,新抗菌药物制剂研发薄弱,开发中的60个品种并不能大幅改善现有的治疗困境,且很少有新药针对临床上最困难的耐药菌(碳青霉烯耐药革兰阴性菌)。
据世界卫生组织2020年6月报道,目前众多国家提供的数据中,均显示出令人担忧的抗微生物药物耐药问题[1],尤其是近几年中,一些抗菌药物的耐药率在持续升高,已逐渐成为新的全球性公共危机。根据世卫组织披露的两份新报告显示:目前,新抗菌药物制剂研发薄弱,开发中的60个品种并不能大幅改善现有的治疗困境,且很少有新药针对临床上最困难的耐药菌(碳青霉烯耐药革兰阴性菌)。
世卫组织总干事谭德塞博士说:“耐药性威胁从未像现在这样紧迫,对解决办法的需求也从未像现在这样迫切。我们正采取多项行动减少抗菌药物耐药性,但还需要加大投入,持续开发新的抗菌药物”。[1]
我国是抗菌药物使用大国,在临床感染治疗中,同样面临着原有抗菌药物有效性下降的现状,急需开发新型抗菌药物来对抗耐药菌。今天我们请到中华医学会细菌感染与耐药防治分会主任委员、复旦大学附属华山医院抗生素研究所所长王明贵教授、中国医药教育协会感染疾病专业委员会主任委员、浙江大学医学院附属邵逸夫医院副院长、感染病学科负责人俞云松教授介绍抗菌药物的使用现状和新药展望。

问:目前临床上抗菌药物的使用情况以及抗菌药物现在面临着哪些问题?为什么迫切需要新型抗菌药物?
王明贵教授:目前常用的抗菌药物有β-内酰胺类、喹诺酮类、大环内酯类、氨基糖苷类、糖肽类、噁唑烷酮类、四环素类、磺胺类等,还有林可霉素类、酰胺醇类等。整体来说,抗菌药物种类繁多,在应用抗菌药积极解决感染问题的同时,也对抗菌药对于人体及生态带来的一些问题有逐步的认识,随着抗菌药物的广泛应用,耐药问题也越来越突出。
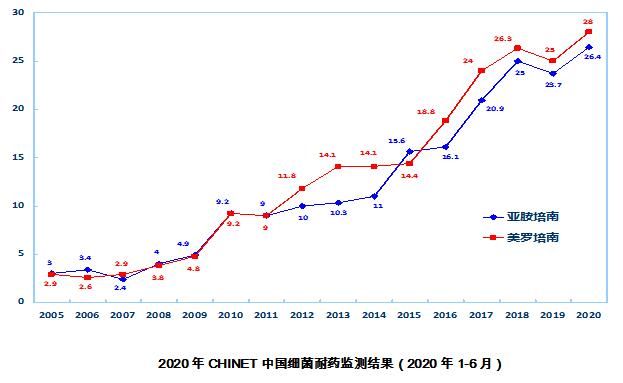
俞云松教授:细菌耐药已经成为全球公共健康领域的重大挑战,中国是耐药问题比较严重的国家之一。其中,对于革兰阳性菌感染,目前的抗菌药物基本上能够满足临床需求。但由于耐药发展很快,革兰阴性菌,尤其是碳青霉烯耐药的阴性菌,目前临床上十分需要安全性好又高效的抗菌药物。而且由于细菌耐药的加速,新型抗生素的有效周期越来越短,这也就导致了药企投资回报率越来越低,严重影响药企研发新抗菌药物的积极性。如果不及时采取一些行动,很快我们会面临对一些耐药细菌感染“几乎无药可用”的困境。
问:近几年国内外批准的新型抗菌药物有哪些? 目前,在国内外临床研究的药物中,您比较看好哪些药物?
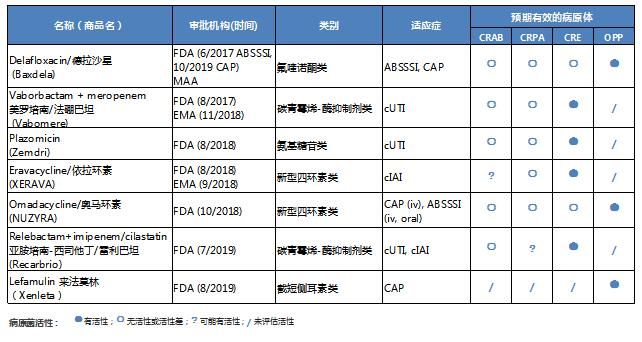
王明贵教授:近年来,国家药品监督管理局药品审评中心进行了深化改革,加快了国内新药审批和国外新药的引进工作,使抗菌药物能够更快地应用到临床,以应对耐药问题。其中有一些国内已上市的新药,比如替加环素和头孢他啶/阿维巴坦,部分满足了对碳青霉烯耐药阴性菌感染治疗的临床需求。未来还有一些可能会上市的药品,比如美罗培南/法硼巴坦和亚胺培南-西司他丁/雷利巴坦。我们能看到新药开发取得了一些进展,但上述抗菌药都有其局限性,还需要继续开发新的抗菌药物和制定新的策略来应对耐药问题。
表1:2017年7月至2019年9月期间,获得市场授权的抗生素
* 2019 ANTIBACTERIAL AGENTS IN CLINICAL DEVELOPMENT an analysis of the antibacterial clinical development pipeline
俞云松教授:对于已通过了FDA审批但国内还没上市的药品,我比较期待的抗菌药物比较多,包括新的四环素类衍生物。因为有些患者很难在最初就诊断出致病菌,新的四环素类衍生物抗菌谱广,可作为混合菌感染经验性治疗的抗菌药物选择。如果新的四环素类抗菌药物能保留其广谱的优点,又加强了杀菌活性、降低副作用,就会比较理想。比如奥马环素和依拉环素等。
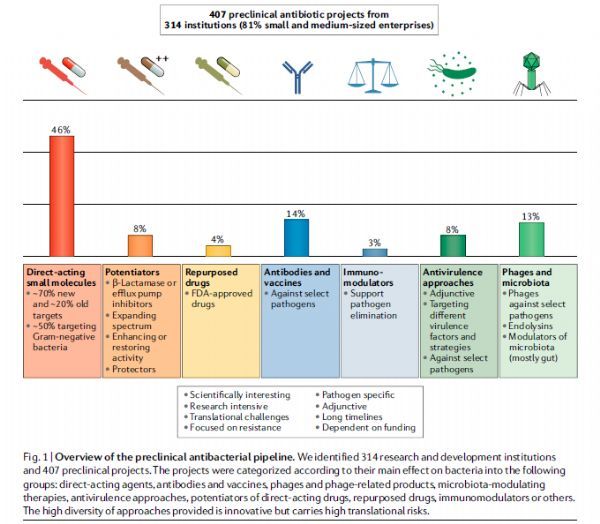
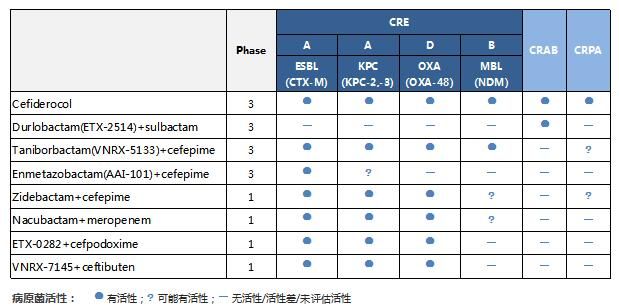
根据报道,已进入临床研究的抗菌药物大概有30多种,数量最多也是我比较看好的一类,就是β-内酰胺类抗生素和β-内酰胺酶抑制剂的复方制剂,因为杀菌活性强,疗效确切,安全性也高。现在有很多公司都在积极开发结构改造的此类药物,如果能使它抗菌谱或抑酶谱更广,还是很值得期待的,比如能覆盖NDM金属酶的Taniborbactam+cefepime和zidebactam+cefepime。
已进入临床研究的抗菌药物类型分布[2]
图2:针对世卫组织重点病原体的临床抗生素研发管线总结
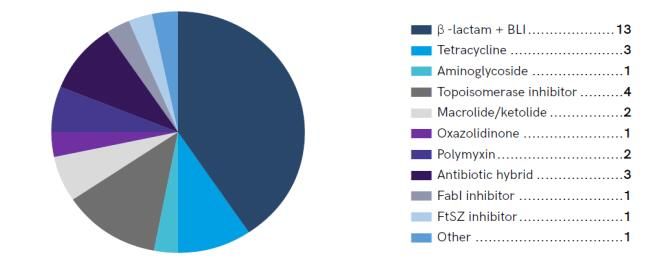
表2:预期对常见β内酰胺酶有活性的β内酰胺类药物和β内酰胺/酶抑制剂复合制剂
俞云松教授:新一代的抗菌药物首先要对现有的耐药菌有很强的杀菌活性,很好的临床疗效,很低的不良反应,最好不容易产生耐药,价格上也比较亲民。
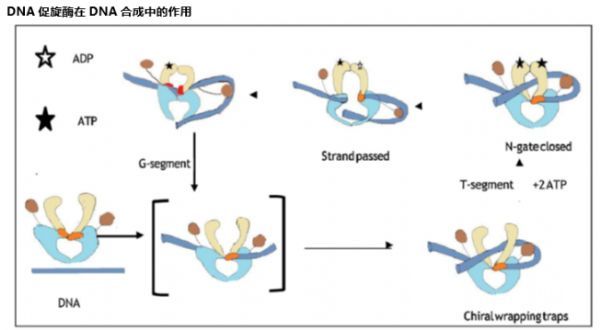
王明贵教授:未来大趋势上,可能还是会基于现有一些已经经过广泛验证的抗菌药物进行修饰和改良。除此之外,非传统方法也会有一些发展,出现一些新的类型、新的靶标或者新的作用机制的药物。比如有噬菌体、纳米抗生素这样的新类型抗菌药物,还有新的DNA旋转酶标靶,可能会有效抵抗耐药菌和生物膜[3]。
世卫组织总干事谭德塞博士说:“耐药性威胁从未像现在这样紧迫,对解决办法的需求也从未像现在这样迫切。我们正采取多项行动减少抗菌药物耐药性,但还需要加大投入,持续开发新的抗菌药物”。[1]
我国是抗菌药物使用大国,在临床感染治疗中,同样面临着原有抗菌药物有效性下降的现状,急需开发新型抗菌药物来对抗耐药菌。今天我们请到中华医学会细菌感染与耐药防治分会主任委员、复旦大学附属华山医院抗生素研究所所长王明贵教授、中国医药教育协会感染疾病专业委员会主任委员、浙江大学医学院附属邵逸夫医院副院长、感染病学科负责人俞云松教授介绍抗菌药物的使用现状和新药展望。

问:目前临床上抗菌药物的使用情况以及抗菌药物现在面临着哪些问题?为什么迫切需要新型抗菌药物?
王明贵教授:目前常用的抗菌药物有β-内酰胺类、喹诺酮类、大环内酯类、氨基糖苷类、糖肽类、噁唑烷酮类、四环素类、磺胺类等,还有林可霉素类、酰胺醇类等。整体来说,抗菌药物种类繁多,在应用抗菌药积极解决感染问题的同时,也对抗菌药对于人体及生态带来的一些问题有逐步的认识,随着抗菌药物的广泛应用,耐药问题也越来越突出。
俞云松教授:细菌耐药已经成为全球公共健康领域的重大挑战,中国是耐药问题比较严重的国家之一。其中,对于革兰阳性菌感染,目前的抗菌药物基本上能够满足临床需求。但由于耐药发展很快,革兰阴性菌,尤其是碳青霉烯耐药的阴性菌,目前临床上十分需要安全性好又高效的抗菌药物。而且由于细菌耐药的加速,新型抗生素的有效周期越来越短,这也就导致了药企投资回报率越来越低,严重影响药企研发新抗菌药物的积极性。如果不及时采取一些行动,很快我们会面临对一些耐药细菌感染“几乎无药可用”的困境。

问:近几年国内外批准的新型抗菌药物有哪些? 目前,在国内外临床研究的药物中,您比较看好哪些药物?
王明贵教授:近年来,国家药品监督管理局药品审评中心进行了深化改革,加快了国内新药审批和国外新药的引进工作,使抗菌药物能够更快地应用到临床,以应对耐药问题。其中有一些国内已上市的新药,比如替加环素和头孢他啶/阿维巴坦,部分满足了对碳青霉烯耐药阴性菌感染治疗的临床需求。未来还有一些可能会上市的药品,比如美罗培南/法硼巴坦和亚胺培南-西司他丁/雷利巴坦。我们能看到新药开发取得了一些进展,但上述抗菌药都有其局限性,还需要继续开发新的抗菌药物和制定新的策略来应对耐药问题。
2017-2019年FDA获批上市的新药 [2]
表1:2017年7月至2019年9月期间,获得市场授权的抗生素

* 2019 ANTIBACTERIAL AGENTS IN CLINICAL DEVELOPMENT an analysis of the antibacterial clinical development pipeline
俞云松教授:对于已通过了FDA审批但国内还没上市的药品,我比较期待的抗菌药物比较多,包括新的四环素类衍生物。因为有些患者很难在最初就诊断出致病菌,新的四环素类衍生物抗菌谱广,可作为混合菌感染经验性治疗的抗菌药物选择。如果新的四环素类抗菌药物能保留其广谱的优点,又加强了杀菌活性、降低副作用,就会比较理想。比如奥马环素和依拉环素等。
根据报道,已进入临床研究的抗菌药物大概有30多种,数量最多也是我比较看好的一类,就是β-内酰胺类抗生素和β-内酰胺酶抑制剂的复方制剂,因为杀菌活性强,疗效确切,安全性也高。现在有很多公司都在积极开发结构改造的此类药物,如果能使它抗菌谱或抑酶谱更广,还是很值得期待的,比如能覆盖NDM金属酶的Taniborbactam+cefepime和zidebactam+cefepime。
已进入临床研究的抗菌药物类型分布[2]
图2:针对世卫组织重点病原体的临床抗生素研发管线总结

表2:预期对常见β内酰胺酶有活性的β内酰胺类药物和β内酰胺/酶抑制剂复合制剂

* 2019 ANTIBACTERIAL AGENTS IN CLINICAL DEVELOPMENT an analysis of the antibacterial clinical development pipeline
问:展望未来,您觉得新型抗生素需要符合哪些特质?您觉得未来新型抗生素的研发会有哪些方向和趋势?
问:展望未来,您觉得新型抗生素需要符合哪些特质?您觉得未来新型抗生素的研发会有哪些方向和趋势?
俞云松教授:新一代的抗菌药物首先要对现有的耐药菌有很强的杀菌活性,很好的临床疗效,很低的不良反应,最好不容易产生耐药,价格上也比较亲民。
王明贵教授:未来大趋势上,可能还是会基于现有一些已经经过广泛验证的抗菌药物进行修饰和改良。除此之外,非传统方法也会有一些发展,出现一些新的类型、新的靶标或者新的作用机制的药物。比如有噬菌体、纳米抗生素这样的新类型抗菌药物,还有新的DNA旋转酶标靶,可能会有效抵抗耐药菌和生物膜[3]。
中国目前耐药形势严峻,要遏制耐药,不能仅仅是医护人员的“孤军奋战“,更需要政策的扶植,外部环境的支持,市场的回馈与激励,乃至畜牧业对于抗菌药物的合理使用。这也是2020世界提高抗微生物药物认识周的主题:齐心协力,遏制耐药。在遏制耐药的路上,缺了哪一方的有力支持,可能就难以打赢这场人与耐药菌的世纪大战。
文献出处:
1. https://www.who.int/zh/news/item/01-06-2020-record-number-of-countries-contribute-data-revealing-disturbing-rates-of-antimicrobial-resistance
2. 2019 ANTIBACTERIAL AGENTS IN CLINICAL DEVELOPMENT an analysis of the antibacterial clinical development pipeline
3. Nat Rev Microbiol. 2020 May;18(5)_275-285.
涉及缩略词:
ABSSSI:acute bacterial skin and skin structure infection; cUTI:complicated urinary tract infection; cIAI:complicated intra-abdominal infection; CAP:community-acquired pneumonia; BLI:β-lactamase inhibitor; DBO:diazabicyclooctane; OPP:other priority pathogens on the WHO; CRAB:carbapenem-resistant Acinetobacter baumannii; CRE:carbapenem-resistant Enterobacteriaceae; CRPA:carbapenem-resistant Pseudomonas aeruginosa; EMA:European Medicines Agency; FDA:Food and Drug Administration;
文献出处:
1. https://www.who.int/zh/news/item/01-06-2020-record-number-of-countries-contribute-data-revealing-disturbing-rates-of-antimicrobial-resistance
2. 2019 ANTIBACTERIAL AGENTS IN CLINICAL DEVELOPMENT an analysis of the antibacterial clinical development pipeline
3. Nat Rev Microbiol. 2020 May;18(5)_275-285.
涉及缩略词:
ABSSSI:acute bacterial skin and skin structure infection; cUTI:complicated urinary tract infection; cIAI:complicated intra-abdominal infection; CAP:community-acquired pneumonia; BLI:β-lactamase inhibitor; DBO:diazabicyclooctane; OPP:other priority pathogens on the WHO; CRAB:carbapenem-resistant Acinetobacter baumannii; CRE:carbapenem-resistant Enterobacteriaceae; CRPA:carbapenem-resistant Pseudomonas aeruginosa; EMA:European Medicines Agency; FDA:Food and Drug Administration;
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
87%用户都在用生物谷APP 随时阅读、评论、分享交流 请扫描二维码下载->