全新糖尿病性黄斑水肿(DME)筛查模型,简单高效助力大规模早筛
来源:CDS大会 2020-12-03 12:41
11月27日,由中华医学会、中华医学会糖尿病分会主办,江苏省医学会承办的中华医学会糖尿病学分会第二十四次全国学术会议在苏州以线上线下相结合的形式隆重召开。此次大会以“学术引领、规范实践、关爱患者”为主题,国内外医学专家齐聚一堂,共享学术盛宴。同时,在此次大会上重磅推出“糖尿病性黄斑水肿(DME)预测筛查模型”,旨在帮助内分泌科医生高效定位并管理D
11月27日,由中华医学会、中华医学会糖尿病分会主办,江苏省医学会承办的中华医学会糖尿病学分会第二十四次全国学术会议在苏州以线上线下相结合的形式隆重召开。此次大会以“学术引领、规范实践、关爱患者”为主题,国内外医学专家齐聚一堂,共享学术盛宴。同时,在此次大会上重磅推出“糖尿病性黄斑水肿(DME)预测筛查模型”,旨在帮助内分泌科医生高效定位并管理DME高风险患者,促进糖尿病视网膜病变(DR)管理水平的提升,提高患者视力预后。
糖尿病眼病早期好治,晚期难愈
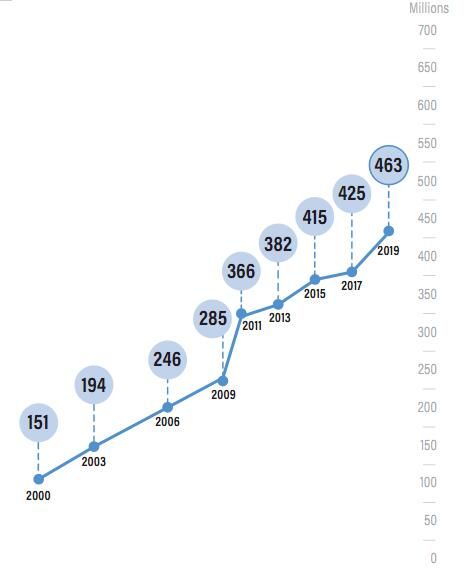
随着社会经济的发展和居民生活方式的改变,糖尿病已成为影响我国乃至全球居民健康的重大公共卫生问题之一。据国际糖尿病联盟(IDF)最新数据显示,目前全球约4.63亿20岁到79岁成人糖尿病患者,也就是每11个人中就有1个糖尿病患者。预计到2030年,糖尿病患者会达到5.784亿。而我国糖尿病患者情况愈发严重,患病人数高达1.164亿,居世界首位。
糖尿病眼病早期好治,晚期难愈
随着社会经济的发展和居民生活方式的改变,糖尿病已成为影响我国乃至全球居民健康的重大公共卫生问题之一。据国际糖尿病联盟(IDF)最新数据显示,目前全球约4.63亿20岁到79岁成人糖尿病患者,也就是每11个人中就有1个糖尿病患者。预计到2030年,糖尿病患者会达到5.784亿。而我国糖尿病患者情况愈发严重,患病人数高达1.164亿,居世界首位。

图:全球20岁到79岁糖尿病患病率的估计http://www.diabetesatlas.org
随着糖尿病患者病程延长,糖尿病同时伴随着眼部病变的发生,DR是最严重和最常见的微血管并发症之一,常造成不同程度的视力减退甚至失明。据数据统计,大约有60%的2型糖尿病患者和全部的1型糖尿病患者存在不同程度的DR。而DME是DR最常见并发症之一,也是威胁患者视力、乃至致盲的主因之一。据统计,我国糖尿病患者DME的发病率约为5.2%,在所有DR患者中,发病率约为20%,糖尿病病情越重, 发病的几率越高。
中华医学会糖尿病学分会主任委员朱大龙教授表示,“DR是一种可以预防的“盲”,如果能够早筛查,早治疗,就能够保护好患者的视力。如果患者及早的完成早期筛查,那可以通过治疗维持提高视力。然而,DME是黄斑区内毛细血管渗漏导致黄斑中心视网膜增厚,而黄斑区结构及功能直接影响中心视力。如果糖尿病患者长时间未得到治疗,持续水肿将导致细胞和功能损伤,导致严重的视力损害。由于糖尿病患者对黄斑水肿的重视程度不够以及筛查意愿较低,等到发现时通常已经是晚期。”
“目前,DME的发病机制尚未完全阐明,但大量研究证实,在持续高血糖状态下,视网膜缺氧产生多种炎症因子,各种炎症因子及糖基化终产物的长期慢性相互作用导致血视网膜屏障破坏和血管通透性的改变,血浆内蛋白和水分进入视网膜实质层,导致视网膜细胞外间隙扩张,在黄斑区表现为视网膜增厚等现象。另外,DR早期治疗效果比较理想,能帮助患者得到及时的治疗,可以有效延缓和控制视网膜病变的发生和进展,而且早期预防的花费要远远低于晚期治疗的费用。”中华医学会眼科学分会副主任委员兼眼底病学组组长许迅教授进一步强调到。
DME早筛是关键,但知易难行
进行眼科筛查有助于DME早诊早治,即便在晚期发现,仍可治疗。目前, DME 的筛查仍高度依赖眼底照相、OCT 等专业检查设备和读片技术,这种跨科室合作为全面筛查带来巨大的挑战,尤其是在基层医疗机构。
中华医学会糖尿病学分会视网膜病变学组组长匡洪宇教授介绍到,“黄斑水肿筛查对设备和技术要求很高。虽然医务人员都知道要及早筛查,但在实践过程中却困难重重。一方面是缺乏眼科专业设备,检查价格较为昂贵。另一方面是现有的眼科医疗资源包括专业和医生都非常有限,远远不能满足我们当下的筛查需要。因此,我们需要多样的方法,共同增加早期筛查的比率,有效提高患者早发现的机会。早诊早治可以使90%的糖尿病患者避免严重视力下降,意义非凡。”
中华医学会眼科学分会副主任委员兼眼底病学组组长许迅教授表示,“ 早期筛查是防盲和治盲的最好解决办法。目前,流行病学调查显示我国糖尿病患者数量接近1.2亿,其中大多数 DME 患者没有得到及时的诊断和治疗。单靠内科或眼科医生都无法很好的达到保护、提高糖尿病患者视力的目标,只有两者结合,才能往这个方向进行有效的推进。”
全新的DME筛查模型,助力大规模早筛
全新的“DME 预测模型”不依赖眼底成像,旨在帮助内分泌科医生高效定位并管理DME高风险患者,促进糖尿病视网膜病变整体管理水平和效率的提升,打通内分泌科与眼科多学科间筛、转、诊、治路径,提高患者视力预后。中华医学会糖尿病学分会主任委员朱大龙教授表示,“这次发布的全新DME预测模型能帮助到更多内分泌医生提高对DME的认识,做好DME的早筛查和早诊断。同时,定位高危DME发病风险的糖尿病患者,更明确地提醒患者及时治疗和随访,对提高患者视力预后,减少漏诊有很大的帮助。”
““DME预测模型”为糖尿病患者提供了非常简单便捷的早期筛查方案,可以不依赖眼科医生和专业设备,也可以避免经受如荧光照影等方案的痛苦。另外,“DME预测模型”可以使很多基层医院的内科、内分泌科很好得为患者进行基本的初步判断和筛查,这个意义是十分重大的。”中华医学会眼科学分会副主任委员兼眼底病学组组长许迅教授说道。
中华医学会糖尿病学分会视网膜病变学组组长匡洪宇教授特别强调,“该预测模型操作十分简单、方便、实用、经济,能够帮助内分泌科医生快速筛查糖尿病性黄斑水肿的高风险患者。如果得以推广,此预测模型将对DME防治工作起到非常大的推动作用。此外,希望这个模型能在中国进一步优化,纳入更多中国特色的数据,让这个模型更符合中国的人群。”
据了解,“DME预测模型”主要根据患者的数据指标,比如年龄,性别,吸烟史,糖尿病史,胰岛素、血压、血红蛋白情况等。糖尿病性黄斑水肿(DME)预测模型作用机制为:对于任意一名糖尿病患者,如果患有高血压加2分,糖尿病史>八年加4分,糖尿病史未知加1分,HbA1≥7.9%加3分,eGFR<60加2分。最高分为11分。预测9分或者9分以上的患者为DME高风险患者。医生可以根据这些数据进行综合判断,预测糖尿病患者的黄斑水肿风险。
该模型的阳性预测率达到23% ,阴性预测值达到96%, 即大约平均每4位初筛高风险患者中,就有1位潜在确诊的DME患者,实现了门诊环境下DME的高效快速识别,为解决长久以来内分泌科DME识别率低的问题奠定了坚实的理论基础。
中华医学会糖尿病学分会主任委员朱大龙教授表示,“DR是一种可以预防的“盲”,如果能够早筛查,早治疗,就能够保护好患者的视力。如果患者及早的完成早期筛查,那可以通过治疗维持提高视力。然而,DME是黄斑区内毛细血管渗漏导致黄斑中心视网膜增厚,而黄斑区结构及功能直接影响中心视力。如果糖尿病患者长时间未得到治疗,持续水肿将导致细胞和功能损伤,导致严重的视力损害。由于糖尿病患者对黄斑水肿的重视程度不够以及筛查意愿较低,等到发现时通常已经是晚期。”
“目前,DME的发病机制尚未完全阐明,但大量研究证实,在持续高血糖状态下,视网膜缺氧产生多种炎症因子,各种炎症因子及糖基化终产物的长期慢性相互作用导致血视网膜屏障破坏和血管通透性的改变,血浆内蛋白和水分进入视网膜实质层,导致视网膜细胞外间隙扩张,在黄斑区表现为视网膜增厚等现象。另外,DR早期治疗效果比较理想,能帮助患者得到及时的治疗,可以有效延缓和控制视网膜病变的发生和进展,而且早期预防的花费要远远低于晚期治疗的费用。”中华医学会眼科学分会副主任委员兼眼底病学组组长许迅教授进一步强调到。
DME早筛是关键,但知易难行
进行眼科筛查有助于DME早诊早治,即便在晚期发现,仍可治疗。目前, DME 的筛查仍高度依赖眼底照相、OCT 等专业检查设备和读片技术,这种跨科室合作为全面筛查带来巨大的挑战,尤其是在基层医疗机构。
中华医学会糖尿病学分会视网膜病变学组组长匡洪宇教授介绍到,“黄斑水肿筛查对设备和技术要求很高。虽然医务人员都知道要及早筛查,但在实践过程中却困难重重。一方面是缺乏眼科专业设备,检查价格较为昂贵。另一方面是现有的眼科医疗资源包括专业和医生都非常有限,远远不能满足我们当下的筛查需要。因此,我们需要多样的方法,共同增加早期筛查的比率,有效提高患者早发现的机会。早诊早治可以使90%的糖尿病患者避免严重视力下降,意义非凡。”
中华医学会眼科学分会副主任委员兼眼底病学组组长许迅教授表示,“ 早期筛查是防盲和治盲的最好解决办法。目前,流行病学调查显示我国糖尿病患者数量接近1.2亿,其中大多数 DME 患者没有得到及时的诊断和治疗。单靠内科或眼科医生都无法很好的达到保护、提高糖尿病患者视力的目标,只有两者结合,才能往这个方向进行有效的推进。”
全新的DME筛查模型,助力大规模早筛
全新的“DME 预测模型”不依赖眼底成像,旨在帮助内分泌科医生高效定位并管理DME高风险患者,促进糖尿病视网膜病变整体管理水平和效率的提升,打通内分泌科与眼科多学科间筛、转、诊、治路径,提高患者视力预后。中华医学会糖尿病学分会主任委员朱大龙教授表示,“这次发布的全新DME预测模型能帮助到更多内分泌医生提高对DME的认识,做好DME的早筛查和早诊断。同时,定位高危DME发病风险的糖尿病患者,更明确地提醒患者及时治疗和随访,对提高患者视力预后,减少漏诊有很大的帮助。”
““DME预测模型”为糖尿病患者提供了非常简单便捷的早期筛查方案,可以不依赖眼科医生和专业设备,也可以避免经受如荧光照影等方案的痛苦。另外,“DME预测模型”可以使很多基层医院的内科、内分泌科很好得为患者进行基本的初步判断和筛查,这个意义是十分重大的。”中华医学会眼科学分会副主任委员兼眼底病学组组长许迅教授说道。
中华医学会糖尿病学分会视网膜病变学组组长匡洪宇教授特别强调,“该预测模型操作十分简单、方便、实用、经济,能够帮助内分泌科医生快速筛查糖尿病性黄斑水肿的高风险患者。如果得以推广,此预测模型将对DME防治工作起到非常大的推动作用。此外,希望这个模型能在中国进一步优化,纳入更多中国特色的数据,让这个模型更符合中国的人群。”
据了解,“DME预测模型”主要根据患者的数据指标,比如年龄,性别,吸烟史,糖尿病史,胰岛素、血压、血红蛋白情况等。糖尿病性黄斑水肿(DME)预测模型作用机制为:对于任意一名糖尿病患者,如果患有高血压加2分,糖尿病史>八年加4分,糖尿病史未知加1分,HbA1≥7.9%加3分,eGFR<60加2分。最高分为11分。预测9分或者9分以上的患者为DME高风险患者。医生可以根据这些数据进行综合判断,预测糖尿病患者的黄斑水肿风险。
该模型的阳性预测率达到23% ,阴性预测值达到96%, 即大约平均每4位初筛高风险患者中,就有1位潜在确诊的DME患者,实现了门诊环境下DME的高效快速识别,为解决长久以来内分泌科DME识别率低的问题奠定了坚实的理论基础。
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
87%用户都在用生物谷APP 随时阅读、评论、分享交流 请扫描二维码下载->


