你监测血糖的方式对吗? 糖尿病患者在血糖管理上应采取可兼顾餐后血糖的降糖方案
来源:刘俊伟 2023-12-18 20:55
血糖高了怎么办?大多数人的第一反应是控制饮食、吃降糖药、打胰岛素,有条件再买个血糖仪监测血糖。糖尿病控制真的有这么容易吗?血糖仪监测空腹血糖正常就可以一劳永逸了吗?
血糖高了怎么办?大多数人的第一反应是控制饮食、吃降糖药、打胰岛素,有条件再买个血糖仪监测血糖。糖尿病控制真的有这么容易吗?血糖仪监测空腹血糖正常就可以一劳永逸了吗?
根据2021年12月6日,国际糖尿病联盟(IDF)官网发布的最新报告,全球约5.37亿20-79岁的成年人患有糖尿病,平均每10个人中就有1位糖尿病患者。预计到2030年该数字将上升至6.43亿,2045年将上升至7.83亿[1]。我国目前是中国糖尿病患病人数最多的国家。且根据全国性横断面调查结果显示,我国糖尿病患者总体血糖达标率为31.7%~39.7%,处于较低水平,糖尿病治疗及管理形势刻不容缓[1]。
据IDF统计,世界范围内死亡率的主要驱动因素即糖尿病。血糖控制不佳是导致糖尿病患者大血管和微血管受损的关键因素,可造成心、脑、肾、眼和周围神经等并发症,极大增加死亡风险,血糖控制达标有助于降低并发症风险,成为管理糖尿病的基石。
在医学上,餐后血糖(PPG)被用作糖尿病的诊断标准之一。一般来说,正常人餐后2小时的血糖应低于7.8mmol/L。用餐2小时后血糖升高在2型糖尿病患者中较常见。
一项研究分析了欧洲10个前瞻性队列研究的结果显示:餐后2h血糖(2h-PPG)较空腹血糖(FPG)能更好的预测CVD及全因死亡风险!

印度尼西亚艾尔朗加大学的一项描述性分析研究和横截面设计,对2014年1月至10月期间来到Dr.Soetomo医院的2型糖尿病(T2DM)患者进行随访。一种采用连续抽样的方式,将符合纳入标准的每位患者纳入研究样本,每组的最小样本量为79例,空腹血糖组和餐后2小时血糖组各采集102个样本。
数据分析显示:
FPG水平、2h-PPG水平与心血管疾病的发病率之间存在显著相关性(p=0.000)。
T2DM患者中高、低FPG水平与CVD表现的患病率为13.1,即高FPG水平患者出现CVD表现的风险是低FPG水平患者的13.1倍。FPG水平中等的患者出现CVD表现的风险是FPG水平低的患者的2.6倍[1]。
T2DM患者2h-PPG高、低水平与CVD表现的患病率为7.2,即2h-PPG高水平患者出现CVD表现的风险是2hPPG水平低的患者的7.2倍。中等2h-PPG水平的患者出现CVD表现的风险比低2h-PPG水平的患者高1.4倍[1]。
糖尿病肾病(DKD)是糖尿病最常见的微血管疾病并发症,占糖尿病并发症的35%。目前,我国三分之一以上的糖尿病患者死于肾病肾衰竭和尿毒症等。餐后血糖、空腹胰岛素(FINS)、糖化血红蛋白(HbA1c)与T2DM患者糖尿病肾病的发生相关,控制PPG、FINS、HbA1c水平可以有效预防糖尿病肾病的发生。
一个2型糖尿病大鼠的组织病理学分析显示,PPG和FINS与糖尿病肾病进展相关,血清PPG水平阳性与急性肾损伤相关(P< 0.05),进一步研究发现,PPG可通过抑制细胞凋亡导致肾损伤[2]。
综上所述,PPG、FINS、HbA1c是影响糖尿病患者DN发生的因素。
糖化血红蛋白(HbA1c)是葡萄糖与蛋白质发生非酶促反应中形成的产物,合成速率与血糖水平呈正相关,为糖尿病患者长期血糖控制的权威指标。研究发现,HbA1c达标需要同时关注空腹和餐后血糖,两者缺一不可!
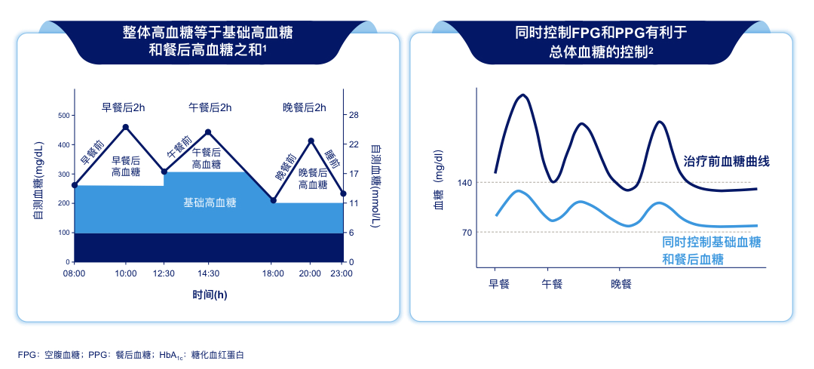
一项关于空腹及餐后血糖与糖化血红蛋白(HbA1c)在血糖控制评价中的相关性、系统评价及Meta分析结果,通过MEDLINE/PubMed、Google学术、Cochrane中央图书馆和纳入研究的参考文献列表中检索了126篇文章。所有纳入的文章都对空腹和餐后血糖与HbA1c水平进行了比较,结果显示PPG与HbA1c密切相关,对总体血糖控制有显著贡献。这与当代证据一致,表明PPG与糖尿病并发症的发生之间存在密切关系。在缺乏HbA1c的情况下,监测PPG比单独监测FPG更有助于实现最佳血糖控制和预防长期糖尿病并发症[3]。
糖尿病的综合治疗包括五个方面:饮食、运动、教育、监测和药物,其中饮食治疗是重点。
饮食及营养因素对餐后血糖具有显著影响。与欧美人群相比,中国T2DM人群更易出现餐后高血糖,中国T2DM患者主食中精制米面制品的占比高达 82.15%。精制米面制品属于高碳水化合物,其对血糖的影响反应速度最快,升糖时间最短,升糖幅度最高。

在工业发达的现况下,人工甜味剂因其甜度高、热量低的特点被广泛用作食品添加剂,各个国家和地区的食品、医药行业都可见到其身影,一些商家甚至鼓吹其可作为糖尿病患者的糖类代替品。长期食用人工甜味剂可能会增加体重上升和PPG升高的风险,继而导致糖耐量下降和糖尿病患病率升高。对于糖尿病患者来说人工甜味剂也不能作为嘴馋时的选择!
Qing Shi等人选择人工甜味剂三氯蔗糖作为实验材料,将小鼠暴露于不同浓度的三氯蔗糖下12周,发现小鼠的PPG显著升高,肠道甜味受体的表达也相应增加,且暴露于浓度等于或高于0.33 g/L的三氯蔗糖的小鼠PPG显著增加[4]。
大量服用三氯蔗糖导致甜味受体和葡萄糖转运蛋白过度表达,这一作用的机制可能是人工甜味剂与肠道内分泌细胞中的甜味受体Tas1r2/Tas1r3结合并上调Slc5a1和Slc2a2的结果[4]。
目前临床上用于治疗糖尿病的药物包括胰岛素、磺脲类、双胍类、α-葡萄糖苷酶抑制剂、胰岛素类似物、格列奈类、噻唑烷二酮类、DPP‐4i、SGLT2i和GLP-1受体激动剂等,可有效对FPG和/或PPG进行控制。
比如德谷门冬双胰岛素同时含有基础与餐时胰岛素组分(70%德谷胰岛素+30%门冬胰岛素),可以同时兼顾FPG与PPG。
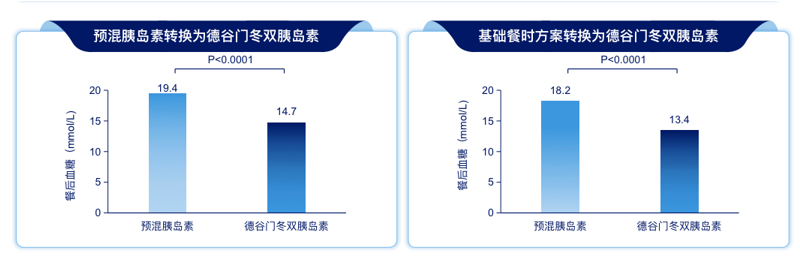
总而言之,对糖尿病患者尤其是2型糖尿病(T2DM)患者,应更多关注餐后血糖控制,在血糖管理上应采取可兼顾餐后血糖的降糖方案!
参考文献
[1]Wironegoro P M Z L .HIGH BLOOD GLUCOSE LEVEL INCREASE CARDIOVASCULAR DISEASE RISKIN TYPE 2 DIABETES MELLITUS[J].Folia Medica Indonesiana,2017,52(2):127-130.
[2]Li Z F X .Relationship Between Postprandial Blood Glucose, Fasting Insulin, and Glycated Hemoglobin Levels and Early Diabetic Nephropathy in Patients with Type 2 Diabetes Mellitus[J].Proceedings of Anticancer Research,2023,7(2):33-38.
[3]Tilahun K B E K .Correlation of fasting and postprandial plasma glucose with HbA1c in assessing glycemic control; systematic review and meta-analysis.[J].Archives of public health = Archives belges de sante publique,2015,73(1):43.
[4]Xiangyang S L L Q S .Sucralose regulates postprandial blood glucose in mice through intestinal sweet taste receptors Tas1r2/Tas1r3.[J].Journal of the science of food and agriculture,2023.

刘俊伟
广州市中西医结合医院内分泌科主治医师
毕业于广州医科大学临床医学系,于2007年在中国人民解放军南部战区总医院内分泌科工作11年,师承邓爱民教授及金文胜教授,致力于甲状腺放射碘治疗、甲状腺粘液性水肿治疗及糖尿病足诊治工作。
2018年至今就职于广州市中西医结合医院内分泌科,擅长内分泌科常见病如糖尿病及其并发症的诊治,甲状腺疾病、痛风、性腺、肾上腺等相关疾病的诊断与治疗。
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。


