JEV | 东南大学邱海波/巢杰发现败血症相关急性肺损伤的致病新机理
来源:生物探索 2024-03-21 09:45
最近,新出现的证据表明,细胞外囊泡(EVs)参与调节免疫细胞功能和介导各种炎症性疾病的发展。
东南大学邱海波及巢杰共同通讯在Journal of Extracellular Vesicles在线发表题为“Endothelial cell-derived extracellular vesicles expressing surface VCAM1 promote sepsis-related acute lung injury by targeting and reprogramming monocytes”的研究论文,该研究发现循环EC-EVs的数量在败血症中增加,通过靶向单核细胞并将其重编程为促炎巨噬细胞,加剧了肺损伤。
生物信息学分析和进一步的机制研究表明,败血症期间在EC-EVs上过表达的血管细胞粘附分子1 (VCAM1)通过与单核细胞表面而非组织巨噬细胞表面的整合素亚单位α 4 (ITGA4)相互作用激活NF-κB通路,从而调节单核细胞分化。这种作用可以通过降低EC-EVs中的VCAM1水平或阻断单核细胞上的ITGA4来减弱。此外,在败血症相关性ARDS患者中,VCAM1+ EC-EVs的数量显著增加。这些发现不仅揭示了先前未确定的败血症相关ALI/ARDS机制,而且为其精确治疗提供了潜在的新靶点和策略。

急性肺损伤(ALI)/急性呼吸窘迫综合征(ARDS)是一种常见的呼吸危重综合征,由直接肺损伤(如肺炎、误吸)或非肺损伤(如败血症、创伤)引起,死亡率为35%至46% 。败血症相关性ARDS是ARDS的主要类型,其致死率高于其他类型。ARDS的本质是一种压倒性的、不受控制的炎症反应,其特征是炎症细胞大量浸润、细胞因子风暴形成、肺毛细血管通透性增加和肺水肿。尽管自1967年首次报道以来,在了解ARDS的发病机制方面取得了进展,但目前ARDS的治疗主要依赖于机械通气的支持性治疗,缺乏特异性和有效的药物治疗。这些治疗不能从根本上阻断疾病进展并改善患者的预后。因此,迫切需要探索新的靶点来抑制炎症级联反应的扩增。
单核-巨噬细胞系统在ALI/ARDS的发生和发展中起着核心作用促炎型(M1型)和抗炎型(M2型)巨噬细胞失衡是ARDS发生的主要原因之一,其中M1巨噬细胞作为促炎表型,可促进ARDS的发生。巨噬细胞根据来源可分为组织常驻巨噬细胞(TR-Mφs)和单核细胞源性巨噬细胞(Mo-Mφs)。当感染发生时,经典Ly6Chigh单核细胞迁移到肺部并分化为Mo-Mφs以取代TR-Mφs。之前的大多数研究都将两者结合起来分析,认为它们在疾病中发挥着相同的功能。然而,最近越来越多的研究证明了两者之间意想不到的功能异质性。在SARS-CoV-2感染引起的ARDS中,Mo-Mφs驱动炎症反应,并且比TR-Mφs经历更显著的重编程,其中细胞表型因转录组变化而改变。
在铜绿假单胞菌诱导的ALI小鼠模型中,Mo-Mφs与肺中其他细胞群(包括TR-Mφs)相比,M1巨噬细胞标志物(CD86、MHCII和iNOS)的表达更高。动物实验表明,外周血单核细胞的消耗可以降低ALI 。这些发现强烈提示Mo-Mφs在ARDS中起关键作用。在肺性ARDS中,单核细胞的募集和分化主要由肺泡细胞释放的趋化因子介导,这些趋化因子被病原体相关分子模式(pathogen-associated molecular patterns, PAMPs)或损伤相关分子模式(damage-associated molecular patterns, DAMPs)激活。然而,在非肺脓毒症相关的ARDS中,单核细胞在肺泡缺乏PAMPs和DAMPs的情况下从外周循环迁移到肺并分化为巨噬细胞的机制仍未得到充分研究。
最近,新出现的证据表明,细胞外囊泡(EVs)参与调节免疫细胞功能和介导各种炎症性疾病的发展。EVs是脂质双层封闭囊泡,在正常和病理条件下几乎所有细胞类型都能释放,具有长距离细胞间通讯功能,稳定性好,作用持续时间长。有报道称,EVs介导肝脏疾病中单核细胞的募集和分化并在ARDS的发展中发挥作用。研究表明,与健康受试者相比,ARDS患者循环中内皮细胞源性细胞外囊泡(EC-EVs)的数量显著增加。早期对体外灌注人肺模型的研究发现,大肠杆菌诱导的体外人ALI模型的灌注液中的EVs主要来源于内皮细胞;将这些EVs注射到naïve人体肺部导致ALI,阻断EVs摄取后ALI降低。
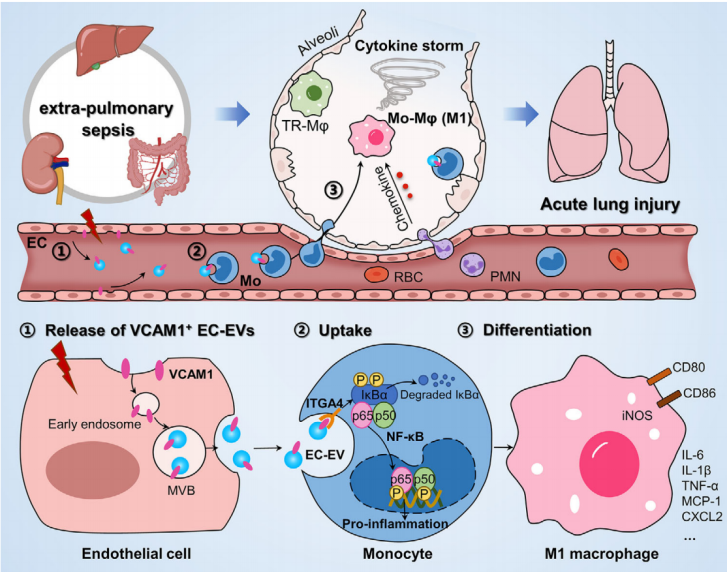
EC-EVs在败血症相关ALI/ARDS中的作用示意图(Credit: Journal of Extracellular Vesicles)
该研究发现肺外败血症期间循环EC-EVs数量显著增加。值得注意的是,这些EC-EVs被单核细胞优先摄取,并在肺中被重编程为促炎巨噬细胞,导致细胞因子风暴和更多炎症细胞的浸润,从而加剧肺损伤。然而,这些EVs对肺TR-Mφs没有影响。生物信息学分析和进一步的机制研究表明,败血症期间在EC-EVs上过表达的VCAM1通过与单核细胞表面的ITGA4而不是TR-Mφs相互作用激活NF-κB通路,从而重新编程单核细胞(图10)。此外,在临床水平上,作者证实了VCAM1+ EC-EV在脓毒症相关ARDS患者中显著升高,这可能作为脓毒症患者ARDS发展的潜在生物标志物和靶点。这些发现不仅揭示了先前未确定的败血症相关ALI/ARDS机制,而且为其精确治疗提供了潜在的新靶点和策略。
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。


