研究发现,50-70岁老年人睡眠时长≤5小时或≥9小时与多病风险最高增加54%有关
来源:奇点糕 2022-12-07 09:57
这项研究发现:①50岁、60岁和70岁各年龄段,与睡眠7个小时的参与者相比,不良睡眠时间与多病症的发生风险升高有关。②50岁时睡眠时间短(≤5小时)与首次发生慢性疾病及随后发生多病的风险增加相关,但与
大家说老年人本来觉就少,但是这一传闻真的可信吗?
我们的生命中大约有三分之一的时间是在睡眠中度过的,睡眠对健康相关的生理功能有至关重要的作用。多项证据一致表明睡眠时间与慢性疾病,如心血管疾病(CVD)和癌症[1,2]以及与死亡风险有关[2-4]。
当前,人们同时患有多种疾病(同时存在两种及以上疾病)的概率不断攀升,尤其在高收入国家,一半以上的老年人至少患有两种慢性病。
然而,少有研究调查睡眠时间如何影响个体从健康状态发展到一种或多种慢性疾病患病状态、进而发生死亡的轨迹。其次,睡眠习惯和睡眠结构会随年龄增长发生变化,中老年的睡眠时间是否会对多病风险有不同的影响也尚未被发现。
近日,来自伦敦大学的Se´verine Sabia联合多个研究机构的学者,使用随访时间长达25年的Whitehall II队列数据,分析调查了睡眠时间与首发慢性病发病率及随后的多种疾病发病率和死亡率的关系。该研究成果近期在著名期刊Plos medicine上发表[5]。
研究发现,与每晚睡够7小时的人相比,50岁、60岁和70岁时报告的睡眠时长≤5小时,与多病风险分别增加30%、32%和40%有关!这些重要发现给老年人敲响警钟,年龄越大,睡眠不足带来的多病风险就越大!

论文首页截图
研究使用数据来自英国Whitehall II队列数据,研究对象包括10308名英国公务员(6895名男性和3413名女性)。在长达25年的随访时间中,汇总了6次参与者自我报告的睡眠时间。
研究者分别在参与者50岁(7864人),60岁(6848人)和70岁(5546人)时提取了睡眠时间数据,并将睡眠时长分为5类:≤5小时,6小时,7小时,8小时,≥9小时。
研究结局为多病症,定义为同时患有两种及以上慢性病。包括13种慢性病:糖尿病、癌症、冠心病、卒中、心衰、慢性阻塞性肺病、慢性肾脏病、肝病、抑郁症、痴呆症、精神障碍(除抑郁症和痴呆症)、帕金森病、关节炎/类风湿关节炎。
研究首先使用三个调整了不同变量的Cox回归模型对50岁、60岁和70岁不同年龄段的睡眠时长与多病风险关系单独进行分析。其次使用多状态模型分析50岁时睡眠时长与疾病状态转移的关联:(1)健康状态→首次出现一种慢性病;(2)从健康状态→死亡;(3)从一种慢性病→多病症;(4)从一种慢性病→死亡;(5)从多病症→死亡。
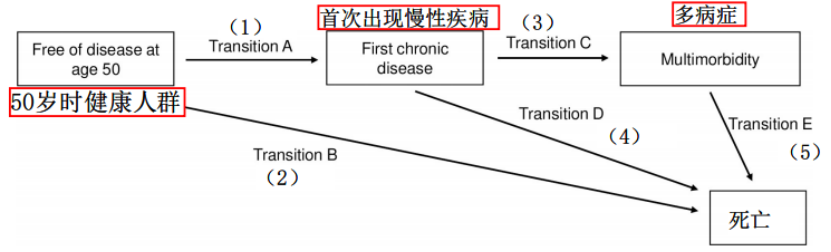
图1 50岁时睡眠时长与疾病多状态模型示意图
数据显示,在50岁时,有544(6.9%)人报告睡眠时长≤5小时,2562(32.6%)人报告睡眠时长为6小时,3589(45.6%)人报告睡眠时长为7小时,1092(13.9%)人报告睡眠时长为8小时,77(1.0%)人报告睡眠时长≥9小时。
分析结果显示,睡眠时间短与多病风险增加有关。与睡眠时间7小时相比,50岁、60岁和70岁时报告睡眠时间≤5小时,与多病风险分别增加30% 、32% 和40%有关。(图2)
但是睡得多就是健康吗?并不是!60岁和70岁时睡眠时间≥9小时,与多病症风险分别增加54% 和51%有关。(图2)
图2 50岁、60岁和70岁时的睡眠时间与多病风险的关系
(红色下划线为显著相关)
在2012年时,队列人群中部分参与者佩戴了传感器监测运动和睡眠时间。传感器提供的监测数据与自我报告数据相比较为客观,其中3368名参与者纳入本次分析。结果显示,睡眠时长为7小时的参与者,多病症的发生风险最低。(图 3)
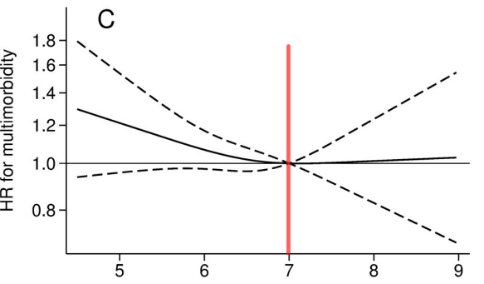
图3 传感器监测睡眠时间与多病风险的非线性关系
调整了人口统计学、行为和健康相关因素模型显示:与睡眠时长7小时相比,睡眠时间短(≤5小时),与首次发生一种慢病的风险增加20% 、及随后转为多病症的风险增加21%有关,与发生慢性疾病后转为死亡状态无关。
超过7小时的睡眠时间(8小时和≥9小时)与各种疾病状态转移均无显著的统计学关联。
总之,这项研究发现:①50岁、60岁和70岁各年龄段,与睡眠7个小时的参与者相比,不良睡眠时间与多病症的发生风险升高有关。②50岁时睡眠时间短(≤5小时)与首次发生慢性疾病及随后发生多病的风险增加相关,但与最终进展到死亡无关。研究对首发慢性病的一级预防和减少慢性病患者多病风险的二级预防具有重要的公共卫生意义。
先前已有多项横断面研究证实在睡眠时间短和睡眠时间过长的个体中,多病的患病率更高[6-8],尤其是较短的睡眠时间与多病发生风险升高有更强的关联[9,10]。本研究通过纵向数据分析,测量中晚年的睡眠时间和睡眠轨迹变化情况,证实了不良睡眠时间,尤其是睡眠时间过短,与中老年人多病发生风险之间的关联。
睡眠时间短可能是睡眠质量差的一种标志。睡眠时间和睡眠质量可能是通过调节内分泌和代谢过程、炎症和昼夜节律来影响健康[11,12]。而睡眠过长与健康结局的关联在老年人中更强。这可能是因为睡眠时间过长是患有慢性疾病的标志,而老年人更可能存在基础性疾病[13]。
本研究的优势是基于长时间随访和重复测量数据,分析归纳了中老年睡眠时间与睡眠时间变化轨迹。首次运用多状态模型验证了睡眠时间与多状态结局的关联。
但研究也存在一定的局限性,比如主分析使用了自我报告的睡眠数据,可能会导致报告偏差;参与者大多是白种人,是否适用于其他人群尚不清楚。
总之,老年人觉少这一传闻不可信,这可能是身体的危险信号。睡的好、睡的饱,健康长寿才能跑不了。
参考文献:
[1] McNeil J, Barberio AM, Friedenreich CM, Brenner DR. Sleep and cancer incidence in Alberta's Tomorrow Project cohort. Sleep. 2019;42(3):zsy252. doi:10.1093/sleep/zsy252
[2] Tao F, Cao Z, Jiang Y, et al. Associations of sleep duration and quality with incident cardiovascular disease, cancer, and mortality: a prospective cohort study of 407,500 UK biobank participants. Sleep Med. 2021;81:401-409. doi:10.1016/j.sleep.2021.03.015
[3] Yin J, Jin X, Shan Z, et al. Relationship of Sleep Duration With All-Cause Mortality and Cardiovascular Events: A Systematic Review and Dose-Response Meta-Analysis of Prospective Cohort Studies. J Am Heart Assoc. 2017;6(9):e005947. Published 2017 Sep 9. doi:10.1161/JAHA.117.005947
[4] Cappuccio FP, D'Elia L, Strazzullo P, Miller MA. Sleep duration and all-cause mortality: a systematic review and meta-analysis of prospective studies. Sleep. 2010;33(5):585-592. doi:10.1093/sleep/33.5.585
[5] Sabia S, Dugravot A, Léger D, Ben Hassen C, Kivimaki M, Singh-Manoux A. Association of sleep duration at age 50, 60, and 70 years with risk of multimorbidity in the UK: 25-year follow-up of the Whitehall II cohort study. PLoS Med. 2022;19(10):e1004109. Published 2022 Oct 18. doi:10.1371/journal.pmed.1004109
[6] He L, Biddle SJH, Lee JT, et al. The prevalence of multimorbidity and its association with physical activity and sleep duration in middle aged and elderly adults: a longitudinal analysis from China. Int J Behav Nutr Phys Act. 2021;18(1):77. Published 2021 Jun 10. doi:10.1186/s12966-021-01150-7
[7] Ruiz-Castell M, Makovski TT, Bocquet V, Stranges S. Sleep duration and multimorbidity in Luxembourg: results from the European Health Examination Survey in Luxembourg, 2013-2015. BMJ Open. 2019;9(8):e026942. Published 2019 Aug 21. doi:10.1136/bmjopen-2018-026942
[8] Nicholson K, Rodrigues R, Anderson KK, Wilk P, Guaiana G, Stranges S. Sleep behaviours and multimorbidity occurrence in middle-aged and older adults: findings from the Canadian Longitudinal Study on Aging (CLSA). Sleep Med. 2020;75:156-162. doi:10.1016/j.sleep.2020.07.002
[9] Helbig AK, Stöckl D, Heier M, et al. Relationship between sleep disturbances and multimorbidity among community-dwelling men and women aged 65-93 years: results from the KORA Age Study. Sleep Med. 2017;33:151-159. doi:10.1016/j.sleep.2017.01.016
[10] Reis C, Dias S, Rodrigues AM, et al. Sleep duration, lifestyles and chronic diseases: a cross-sectional population-based study. Sleep Sci. 2018;11(4):217-230. doi:10.5935/1984-0063.20180036
[11] Hossin MZ. From habitual sleep hours to morbidity and mortality: existing evidence, potential mechanisms, and future agenda. Sleep Health. 2016;2(2):146-153. doi:10.1016/j.sleh.2016.01.006
[12] Itani O, Jike M, Watanabe N, Kaneita Y. Short sleep duration and health outcomes: a systematic review, meta-analysis, and meta-regression. Sleep Med. 2017;32:246-256. doi:10.1016/j.sleep.2016.08.006
[13] Itani O, Jike M, Watanabe N, Kaneita Y. Short sleep duration and health outcomes: a systematic review, meta-analysis, and meta-regression. Sleep Med. 2017;32:246-256. doi:10.1016/j.sleep.2016.08.006
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。


