多篇重要研究成果解读科学家们在肺癌研究领域取得的新进展!
来源:生物谷原创 2025-09-29 17:59
肺癌每年在全球范围内夺走无数生命,同时其还是全球癌症相关死亡的主要原因,发病率和死亡率均居高不下,近年来,科学家们在肺癌研究领域投入了大量精力,同时也取得了很多可喜的成果,本文中,小编就对相关研究成果进行整理,分享给大家!
【1】Nature:癌症研究新突破!科学家揭秘小细胞肺癌的起源与演变
doi:10.1038/s41586-025-09503-z
在癌症研究领域,小细胞肺癌(SCLC,small cell lung cancer)一直是科学家们关注的焦点之一,作为一种极具侵袭性的神经内分泌肿瘤,这类癌症患者的5年生存率低于7%,这让无数患者和家属深感绝望。近年来,随着基因测序技术的飞速发展,科学家们逐渐揭开了小细胞肺癌的神秘面纱。有研究数据表明,小细胞肺癌患者中约63%存在PTEN基因的缺失,而转录因子POU2F3高表达的小细胞肺癌患者机体中PTEN缺失率更是高达63%,远高于POU2F3低表达患者,这些数据提示我们,小细胞肺癌的发病机制可能远比我们想象的更为复杂。
近日,一篇发表在国际杂志Nature上题为“Basal cell of origin resolves neuroendocrine–tuft lineage plasticity in cancer”的研究报告中,来自杜克大学等机构的科学家们通过研究不仅揭示了小细胞肺癌的起源,还为理解癌细胞的可塑性提供了新的研究视角。
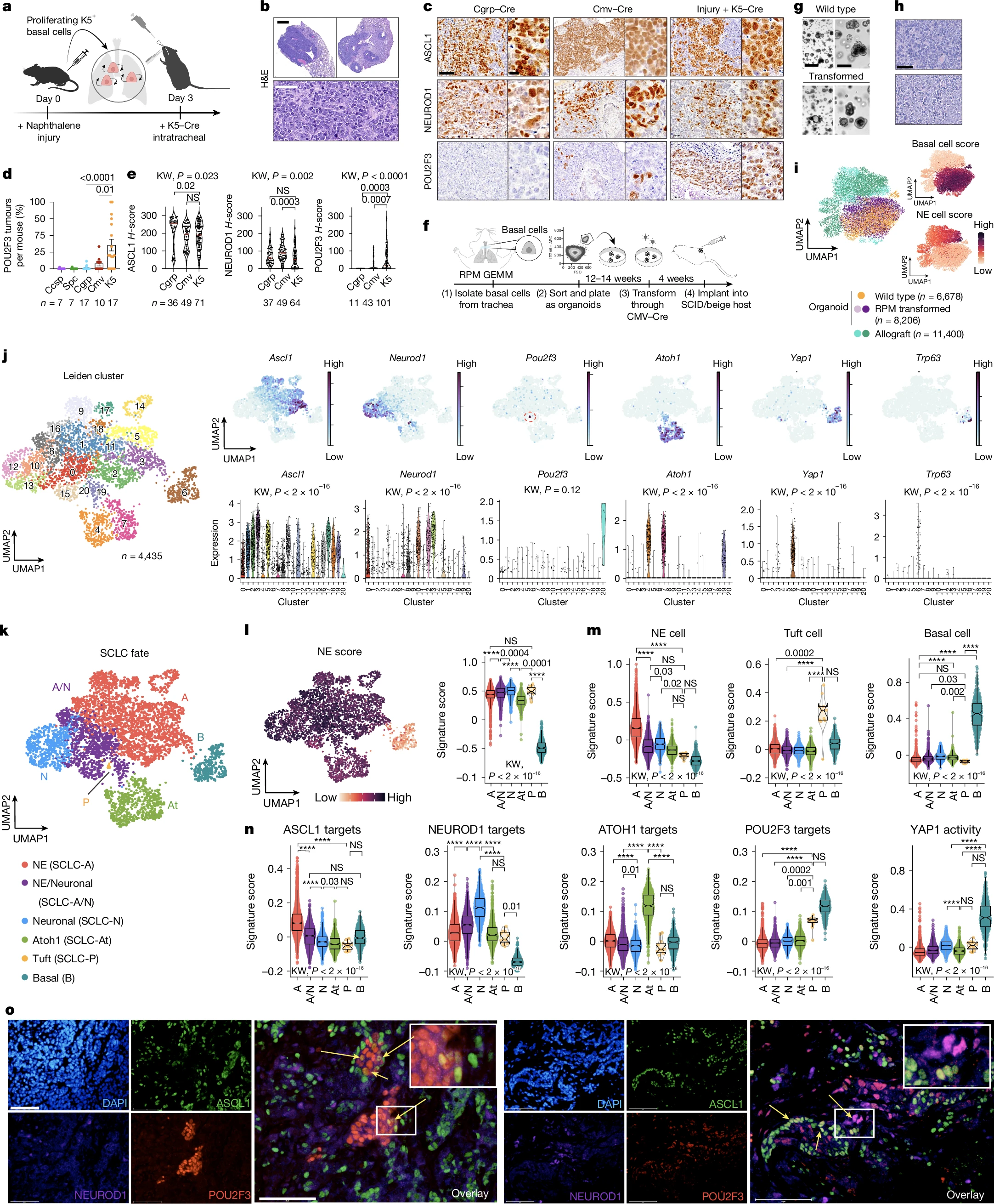
基底细胞允许小细胞肺癌亚型的多样性特性
研究者表示,小细胞肺癌的分子亚型包括SCLC-A(ASCL1+)、SCLC-N(NEUROD1+)和SCLC-P(POU2F3+),SCLC-P的预后最差,而且关于其起源和驱动基因,目前研究人员尚不清楚,这项研究中,研究人员旨在探索小细胞肺癌的细胞起源,特别是基底细胞在SCLC发生和发展中的作用,以及肿瘤细胞的可塑性如何影响SCLC的亚型转换和治疗反应。
【2】Nature:揭示小细胞肺癌劫持神经元突触从而加速生长背后的分子机制
doi:10.1038/s41586-025-09434-9
肺癌是全球癌症相关死亡的头号杀手,其中小细胞肺癌(SCLC)是最具侵袭性的类型之一,SCLC以其快速增殖、早期转移、频繁早期复发和高死亡率而闻名;尽管近年来癌症治疗取得了显著进展,但SCLC的预后仍然极差,大多数患者在确诊后不到一年内死亡。
日前,一篇发表在国际杂志Nature上题为“Functional synapses between neurons and small cell lung cancer”的研究报告中,来自德国科隆大学等机构的科学家们通过研究发现,SCLC细胞能与神经元形成功能性突触,从而劫持身体的神经回路以加速生长,这一发现不仅为癌症生物学开辟了新的维度,还为开发新的治疗方法提供了希望。
长期以来,科学家们一直认为突触(神经元之间的连接)主要存在于神经系统中,然而,近期的研究表明,诸如胶质瘤等某些癌症也能与神经元形成功能性突触,但这些研究主要集中在起源于神经系统的原发性脑肿瘤,对于SCLC这种非中枢神经系统的外周肿瘤是否也能形成类似结构,一直是一个未解之谜。
这项研究中,研究人员利用体内插入突变筛选技术结合跨物种的基因组和转录组验证,发现SCLC细胞能形成功能性突触并接收突触传递;他们在小鼠和人类SCLC中发现了与神经元、突触和谷氨酸能信号传导相关的基因集,进一步研究表明,SCLC细胞能在体外和体内与神经元形成功能性突触结构;而且电生理学和光遗传学实验确认,癌细胞能接收NMDA受体和GABAA受体介导的突触输入。
【3】Nature:肺癌如何“遥控”骨髓免疫细胞并削弱机体防线?科学家发现关键“开关”
doi:10.1038/s41586-025-09493-y
肺癌每年在全球范围内夺走无数生命,同时其还是全球癌症相关死亡的主要原因,发病率和死亡率均居高不下;在肺癌的众多类型中,非小细胞肺癌(NSCLC)是最常见的,约占肺癌病例的85%。尽管近年来免疫疗法为癌症治疗带来了新的曙光,但在非小细胞肺癌等实体瘤中,免疫疗法的效果往往不尽如人意,这是因为肿瘤内部会聚集大量促肿瘤的巨噬细胞,这些细胞会抑制人体的抗癌反应从而让免疫疗法的威力大打折扣。
以往,科学家们一直以为这些巨噬细胞是在到达肿瘤后才开始“变坏”的。然而,发表在国际杂志Nature上题为“Myeloid Progenitor dysregulation fuels immunosuppressive macrophages in tumorsIcahn”上的一项最新研究彻底颠覆了这一认知,来自美国西奈山伊坎医学院等机构的科学家们通过研究发现,肺癌肿瘤会在免疫细胞到达之前就对骨髓中的免疫细胞进行“重新编程”从而削弱人体的免疫防线,这一发现为增强当前免疫疗法的持久性提供了新的靶点。

文章中,研究人员利用先进的单细胞基因组学工具对骨髓髓系祖细胞(巨噬细胞的前体)进行了详细的细胞图谱绘制;他们发现,肿瘤会向这些骨髓祖细胞发出信号并给它们一个“初次打击”从而使骨髓祖细胞偏向促癌功能;随后,当这些细胞进入肿瘤内部时,一个“二次打击”会进一步巩固其促癌功能。
研究者Samarth Hegde博士说道,这项工作改变了我们对癌症中免疫抑制时机的看法。我们发现,一些免疫细胞在到达肿瘤之前就已经在骨髓中被重新编程了,如果我们等到这些细胞进入肿瘤后再去靶向和重新编程,可能已经太晚了且也无法逆转这一过程,因此,我们需要在这些细胞还在发育时就进行干预并阻止其成为癌症的帮凶。
【4】突破!肺癌细胞转移大脑后竟会与神经元“串通”!Nature 新研究揭致命机制,抗癫痫药或成新希望
doi:10.1038/s41586-025-09492-z
小细胞肺癌(SCLC)是肺癌中极具侵袭性的 “杀手”,它约占所有肺癌的 15%,每年在全球导致超过 20 万例死亡。作为一种高度恶性的神经内分泌肿瘤,SCLC 最可怕的特点就是极强的脑转移倾向——一旦癌细胞扩散到大脑,患者的生存期通常不足一年,治疗难度也随之陡增。
近日,国际顶级期刊Nature发表了一篇题为 “Neuronal activity-dependent mechanisms of small cell lung cancer pathogenesis” 的重磅研究,来自斯坦福大学医学院、哈佛医学院等机构的科学家团队,揭露了一个颠覆认知的现象:转移到大脑的 SCLC 细胞,竟然能和大脑中的神经元形成 “电信号连接”(也就是真正的突触结构),而这种连接不仅真实存在,还会像 “给癌细胞充电” 一样,显著加速肿瘤生长。
其实近年来,“神经系统影响癌症” 的研究已经逐渐成为热点。在大脑内部,比如胶质瘤这类原发脑癌,神经元活动会通过两种方式促进肿瘤生长:一种是释放信号分子(旁分泌机制),另一种是通过神经与胶质瘤细胞之间的突触,实现电信号和化学信号的整合,让癌细胞 “融入” 神经回路。
而在大脑之外,像前列腺癌、头颈癌、乳腺癌、胰腺癌这些常见癌症,肿瘤周围的外周神经也会通过神经支配调节癌症进展。但一直以来,科学家们都不清楚——神经系统对 SCLC 的影响到底有多大?不管是癌细胞还在肺部时,还是转移到大脑后,神经活动是否在 “推波助澜”?
doi:10.1016/j.jtho.2025.07.002
在当今社会,肺癌已成为全球癌症相关死亡的头号杀手,WHO数据显示,每年约有180万人死于肺癌,而其中约85%的肺癌患者有吸烟史,吸烟不仅会增加机体患肺癌的风险,还对肺癌患者的预后产生深远影响。近年来,随着人们对健康的关注度不断提高,戒烟的重要性也日益凸显,然而吸烟对肺癌患者生存期的具体影响还需要深入研究。
日前,一篇发表在国际杂志Journal of Thoracic Oncology上题为“The International Association for the Study of Lung Cancer Staging Project: The Impact of Smoking Status on Lung Cancer Staging in the Ninth Edition of the TNM Classification”的研究报告中,来自多伦多大学等机构的科学家们通过研究发现,吸烟或会影响机体患肺癌的分期状况。
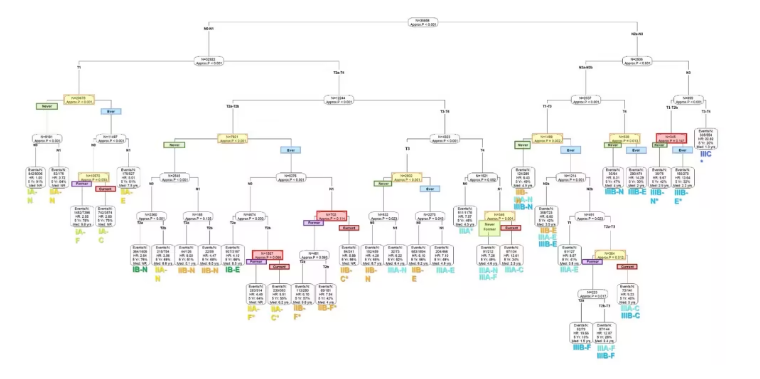
递归分区分析生存树
吸烟与肺癌的关系早已被广泛证实,但吸烟对肺癌患者生存期的影响仍需进一步量化。这项研究中,研究人员旨在通过分析大量肺癌患者的吸烟状态与生存期的关系,进一步探索吸烟对肺癌分期的影响,从而为未来的肺癌治疗提供更精准的指导。
文章中,研究人员使用了IASLC(国际肺癌研究协会)第九版非小细胞肺癌(NSCLC)数据库中的数据,涵盖了来自全球25个国家的78个机构的48,531名患者;这些患者均被确诊为NSCLC,并且有详细的吸烟状态记录,包括从未吸烟、曾经吸烟(戒烟超过1年)和当前吸烟(诊断时仍在吸烟或戒烟不足1年)。
【6】Cell Rep Med:新型候选药物STF-1623有望点燃肿瘤免疫治疗新希望
doi:10.1016/j.xcrm.2025.102336
在癌症治疗的漫长征程中,免疫疗法宛如一束曙光为众多患者带来了生的希望;然而,面对狡猾的实体瘤,传统的免疫疗法往往力不从心,实体瘤犹如一座座固若金汤的堡垒一样能将抗癌T细胞拒之门外,从而使得免疫反应难以在肿瘤内部展开。日前,一篇发表在国际杂志Cell Reports Medicine上题为“ENPP1 inhibitor with ultralong drug-target residence time as an innate immune checkpoint blockade cancer therapy”的研究报告中,来自斯坦福大学等机构的科学家们通过研究发现,一种名为STF-1623的全新候选药物有望打破实体瘤的免疫防线并激活人体的先天免疫系统,从而为癌症治疗开辟全新战场。
据世界卫生组织国际癌症研究机构(IARC)发布的2020年全球癌症负担数据显示,全球新发癌症病例1929万例,其中肺癌、乳腺癌、结直肠癌等实体瘤占据了相当大的比例,这些实体瘤往往具有高度的异质性和复杂的微环境,使得传统的治疗方法难以奏效。免疫疗法的出现为癌症治疗带来了新的思路,但其在实体瘤治疗中的效果却不尽如人意,目前,免疫检查点抑制剂主要针对适应性免疫系统,然而只有约20%的患者能够从中获益,这就使得科学家们开始将目光转向先天免疫系统并寻求新的突破。
STF-1623的出现正是基于对先天免疫系统深入研究的成果,先天免疫系统是人体抵御病原体的第一道防线,其中cGAMP作为一种快速反应的炎症分子,在免疫反应中起着至关重要的作用;然而肿瘤细胞却通过产生大量的ENPP1蛋白来破坏cGAMP从而逃避免疫系统的监视。ENPP1是一种能分解cGAMP的酶类,其能阻止cGAMP激活STING通路进而抑制免疫反应。STF-1623正是通过抑制ENPP1来保护cGAMP从而激活STING通路并引发更广泛的免疫反应,将肿瘤从“冷”环境转变为“热”环境并抑制肿瘤生长。
【7】Sci Adv:揭秘肺癌“新帮凶”!睾丸特异性蛋白BRDT会在肺癌中“兴风作浪”
doi:10.1126/sciadv.ads4200
在医学界,肺癌无疑是一场旷日持久的硬仗,尤其是小细胞肺癌(SCLC),其惊人的增殖和扩散速度让无数患者和医生陷入困境。尽管手术、化疗和放疗等传统手段在一定程度上能压制病魔,但肺癌的高复发率和耐药性如同幽灵般如影随形,许多患者最终难逃治疗失败的厄运。然而,科学的车轮从未停止转动。
随着基因组学和分子生物学的飞速发展,科学家们逐渐挖掘出肺癌背后的分子秘密。其中,一个名为BRDT的睾丸特异性蛋白,因其在肺癌中的 “越界” 表达,引起了研究人员的高度关注。这个原本这就像在平静的湖面下发现了一股暗流,暗示着BRDT在肺癌发展中扮演着重要角色。
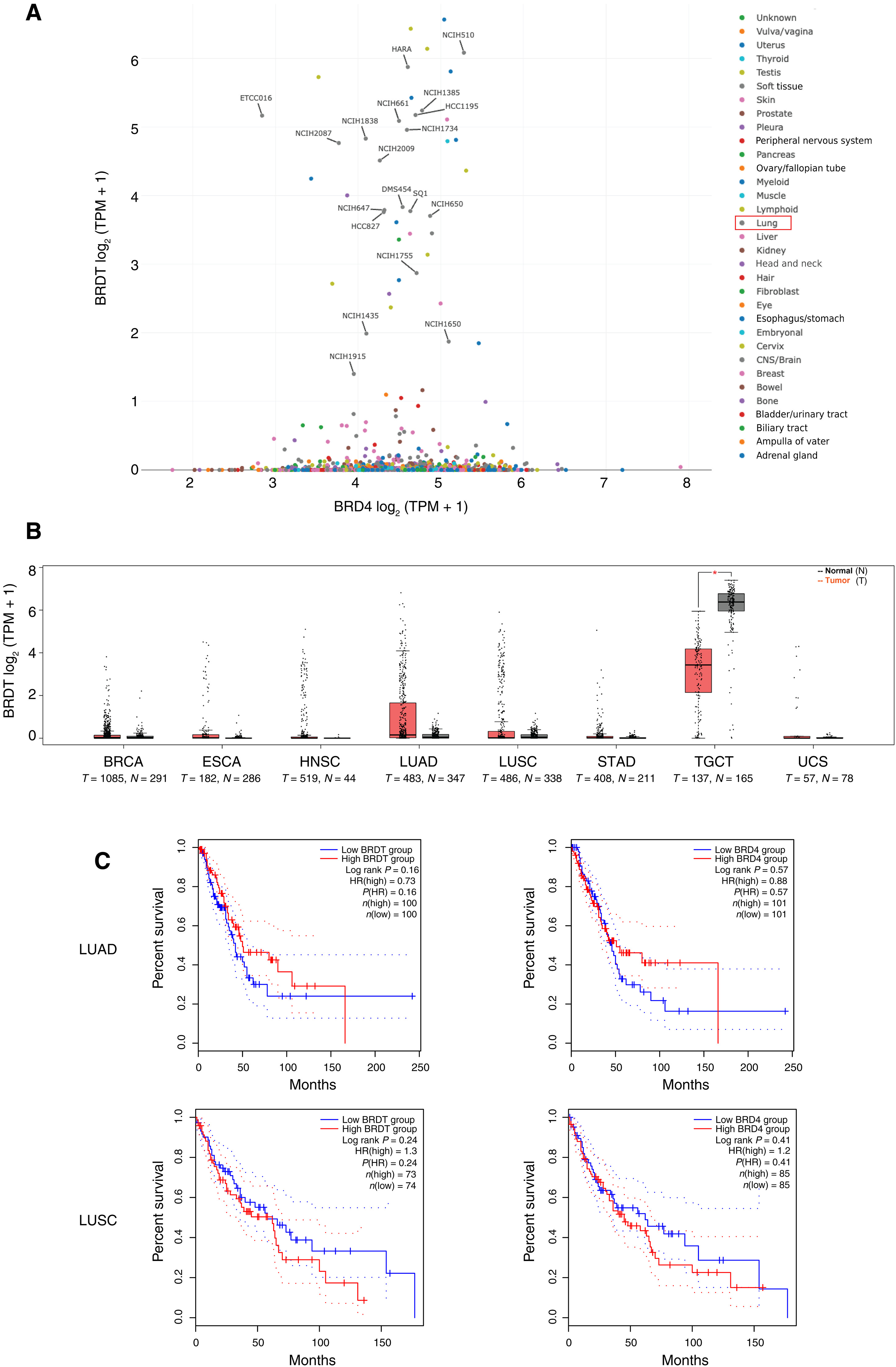
BRDT在肺癌中的异位表达
BRDT蛋白的发现,源自科学家们对肺癌细胞分子机制的深入挖掘。研究人员发现,BRDT在多种癌症中异常表达,其中在肺癌中的表现尤为突出。在正常生理状态下,BRDT主要在睾丸中发挥功能,参与精子发生过程中的基因转录调控。可当它出现在肺癌细胞中时,却摇身一变,成为了促进肿瘤生长的 “幕后黑手”。
为了揭开BRDT在肺癌中的神秘面纱,美国西北大学医学院等机构的科学家们展开了一系列实验。他们首先分析了BRDT在不同肺癌细胞系中的表达水平,结果发现,与正常细胞相比,肺癌细胞中的BRDT表达量显著升高。这就像在平静的湖面下发现了一股暗流,暗示着BRDT在肺癌发展中扮演着重要角色。
接着,为了验证BRDT的作用,科学家们利用基因编辑技术,精准地开发出一系列能特异性敲低BRDT表达的肺癌细胞系。实验结果令人振奋:当BRDT被成功敲低后,肺癌细胞的增殖速度明显减缓,肿瘤生长也得到有效抑制。这就像切断了肿瘤的 “营养供应线”,让它们失去了肆意扩张的能力。
【8】不抽烟,为什么会得肺癌?Nature:科学家揭秘空气污染如何促进非吸烟人群肺癌的发生
doi:10.1038/s41586-025-09219-0
在大众的认知里,肺癌往往与吸烟画上等号。诚然,长期大量吸烟的人患肺癌的概率比不吸烟的人高出 10-20 倍!但令人困惑的是,身边总有一些烟酒不沾、生活习惯堪称 "模范" 的人,却被肺癌 "恶魔" 缠身。统计显示,10% 至 20% 的肺癌患者从未有过吸烟经历,更值得关注的是,从不吸烟的女性患肺癌的频率相对更高,且发病年龄比吸烟者更早。这背后究竟隐藏着怎样的秘密?
一直以来,环境风险因素如二手烟、氡、空气污染和石棉暴露,或既往肺部疾病,被认为可能是从不吸烟者患肺癌的部分原因。然而,这些因素并不能完全解释所有病例,导致这些癌症的确切病因仍如迷雾般困扰着科学界。近期,一项发表于medRxiv的预印本研究(尚未经过同行评审),由美国国家癌症研究所等机构的科学家们开展,通过大规模分析从不吸烟者肺癌的基因组景观,试图揭开这一谜团。
这项名为 Sherlock-Lung 的研究,对来自全球 28 个地理区域的 871 例未接受过治疗的从不吸烟者肺癌(LCINS)患者进行了全基因组测序,肿瘤和匹配的 germline 样本的平均覆盖度分别为 88x 和 35x。患者主要为女性(688 例,79.0%),覆盖四大洲的 28 个地点,其中北美和欧洲患者(541 例,62.1%)大多与 1000 Genomes Project 的 EUR 超级样本聚类,东亚患者(309 例,35.5%)则仅与 EAS 超级样本聚类。
肿瘤类型以腺癌为主(737 例,84.6%),其次为类癌(61 例,7.0%),还包括 31 例鳞状细胞癌、13 例腺鳞癌、5 例大细胞癌和 24 例组织学亚型不确定的肿瘤。研究同时收集了 458 例患者的二手烟暴露信息,其中 250 例有暴露史,208 例无暴露史,且所有患者均无职业性诱变剂暴露史。
【9】Lung Cancer:靶向作用酶类APOBEC或为人类肺癌治疗按下“慢进键”
doi:10.1016/j.lungcan.2025.108487
作为全球癌症相关死亡的“头号杀手”,肺癌一直是医学界攻坚的难点。非小细胞肺癌(NSCLC)更是占据了肺癌的大多数病例,尽管靶向治疗的出现为患者带来了希望,但癌细胞的耐药性进化如同一场“猫鼠游戏”,让治疗效果大打折扣。
近日,一篇发表在国际杂志Lung Cancer上题为“Precision projections of the delay of resistance mutations in non-small cell lung cancer via suppression of APOBEC”的研究报告中,来自耶鲁大学等机构的科学家们通过研究揭示了一种可能改变游戏规则的策略,即通过抑制APOBEC酶类家族就能显著延缓耐药性突变的出现,从而为肺癌治疗带来了新的曙光。

在肺癌治疗的战场上,靶向治疗曾被视为一场革命,酪氨酸激酶抑制剂(TKI)能通过精准打击癌细胞的特定分子靶点从而有效抑制肿瘤生长;然而随着时间推移,癌细胞在治疗压力下不断“进化”,新的耐药性突变悄然出现,使得原本有效的药物逐渐失效,这种耐药性的发展不仅让患者面临疾病复发的风险,也给治疗带来了巨大的挑战。
近年来,科学家们发现,一种名为APOBEC的酶类家族在这一耐药性进化过程中扮演了关键角色,APOBEC酶能诱导肿瘤 DNA 发生突变,而这些突变正是癌细胞获得耐药能力的“幕后推手”。更令人担忧的是,TKI治疗本身可能还会激活APOBEC酶从而加速耐药性突变的产生,这就好比在治疗的道路上,我们不仅面临着自然的障碍,还可能不小心触发了更多的“陷阱”。
【10】Nature:癌症疗法新突破!NSD2抑制剂有望为肺癌和胰腺癌治疗带来新希望
doi:10.1038/s41586-025-09299-y
据世界卫生组织统计,每年全球新增癌症病例约1800万,其中肺癌和胰腺癌更是以其高发病率和高死亡率成为人类健康的重大威胁。肺癌是全球癌症相关死亡的首要原因,每年约有200万人死于肺癌,而胰腺癌则因其早期症状不明显、进展迅速,5年生存率不足10%;基于这一背景,寻找新型有效的治疗策略就显得尤为迫切。
近日,一篇发表在国际杂志Nature上题为“NSD2 inhibitors rewire chromatin to treat lung and pancreatic cancers”的研究报告中,来自斯坦福大学等机构的科学家们通过研究揭示了一种针对NSD2的抑制剂,有望为肺癌和胰腺癌的治疗带来新的希望。
NSD2是一种关键的表观遗传修饰酶,其能通过催化H3K36me2修饰来调控基因表达和染色质状态。在多种癌症中,NSD2的异常激活与肿瘤的发生和发展密切相关,然而此前针对NSD2的药物开发一直面临挑战,缺乏有效的临床级小分子抑制剂。这项研究中,研究人员成功开发了一系列高选择性、高活性的NSD2催化抑制剂(NSD2i),并系统评估了其在KRAS驱动的肺癌和胰腺癌模型中的治疗效果。(生物谷Bioon.com)
生物谷更多精彩盘点!敬请期待!
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。


