Nature子刊:华人学者揭开病毒致癌机制,并提出潜在治疗方法
来源:生物世界 2024-03-06 08:41
该研究揭示了支持KSHV相关肿瘤发生的病毒代谢重编程机制,为治疗KSHV相关恶性肿瘤和其他疾病提供了新策略和新靶点。
近日,美国克利夫兰医学中心 Jun Zhao 团队在 Nature Communications 期刊发表了题为:Hijacking of nucleotide biosynthesis and deamidation-mediated glycolysis by an oncogenic herpesvirus 的研究论文。
该研究发现,KSHV通过操纵两种人类酶——细胞分裂蛋白激酶6(CDK6)及氨甲酰磷酸合成酶2,天冬氨酸氨甲酰转移酶和二氢乳清酸酶(CAD,嘧啶从头合成的关键酶),重塑人类细胞产生新核苷酸和处理葡萄糖的方式。感染细胞生长和KSHV持续存在的方式的变化使细胞形成肿瘤的风险大大提高,并在导致癌症方面发挥了至关重要的作用。而使用FDA批准的乳腺癌药物CDK6抑制剂来抑制该过程,可减少KSHV复制,阻止原发性渗出性淋巴瘤(PEL)进展,缩小并清除已有肿瘤。
该研究揭示了支持KSHV相关肿瘤发生的病毒代谢重编程机制,为治疗KSHV相关恶性肿瘤和其他疾病提供了新策略和新靶点。

论文通讯作者、克利夫兰医学中心佛罗里达研究与创新中心的 Jun Zhao 博士表示,这些发现具有重大意义:病毒导致全球10%-20%的癌症,实际上,这个数字还在不断增加。使用标准的癌症治疗方法治疗病毒诱发的癌症可以帮助缩小已经存在的肿瘤,但这并不能解决病毒的根本问题,了解病原体如何将健康细胞转化为癌细胞,揭示了可利用的漏洞,使我们能够开发新型药物、重新利用现有药物,以有效治疗病毒相关的恶性肿瘤。
KSHV是一种疱疹病毒,也叫做人类疱疹病毒8(HHV8),与其他疱疹病毒一样,KSHV感染之初通常没有症状,而是处于休眠状态,被免疫系统抑制。然而,当免疫力下降时,KSHV可以重新激活,例如老年人、艾滋病患者和器官移植人群,在这些高危人群中,激活的KSHV可以引发侵袭性癌症。
KSHV诱发的癌症是快速反应、侵袭性强且难以治疗的。据估计,北美和北欧约有10%的人感染了KSHV,这一比例在全球范围内有所不同,例如,北非部分地区超过50%的人感染了该病毒。考虑到KSHV感染通常因为缺乏症状而未被诊断出来,因此实际感染比例可能更高。
作为一种专性细胞内病毒,KSHV依赖于许多宿主过程和机制来产生病毒颗粒和其生命周期的许多其他步骤。在KSHV操纵的许多宿主过程中,包括重新编程的细胞代谢途径,包括糖酵解、谷氨酰胺分解和脂肪酸合成,这些有助于促进病毒颗粒的产生、细胞增殖和肿瘤形成。然而,病毒操纵细胞代谢途径,特别是核苷酸代谢的机制仍然不清楚。重要的是,新的研究和临床试验已经发现,针对改变的代谢通路进行靶向治疗不仅可以直接抑制癌症生长,还可以克服耐药性,并促进肿瘤杀伤T细胞的活性。这些发现共同敦促我们深入了解KSHV对代谢重编程的影响,以揭示KSHV相关恶性肿瘤的独特代谢脆弱性。
快速复制的癌细胞重新编程代谢以促进生长。同时,大多数病毒无法自己产生能量或必要的分子,因此它们依赖于人类细胞来为它们做这些工作。
在这项研究中,研究团队发现,KSHV病毒接管宿主蛋白CDK6和CAD,导致感染后的细胞产生额外的代谢物,这使得病毒能够更快地复制和细胞的不可控增殖。而敲除表达CDK6或CAD的基因,可有效阻止KSHV裂解性复制,并在体外和体内阻止原发性渗出性淋巴瘤(PEL)细胞的肿瘤发生。
接下来,研究团队使用FDA批准的乳腺癌药物CDK6抑制剂Palbociclib以及一种靶向CAD的化合物来治疗小鼠模型。结果显示,该治疗方案导致肿瘤体积显著减少,癌症生存率增加,大约一个月的治疗后,大多数肿瘤几乎消失,其余肿瘤也缩小了约80%,生存率也得到了大幅提高。
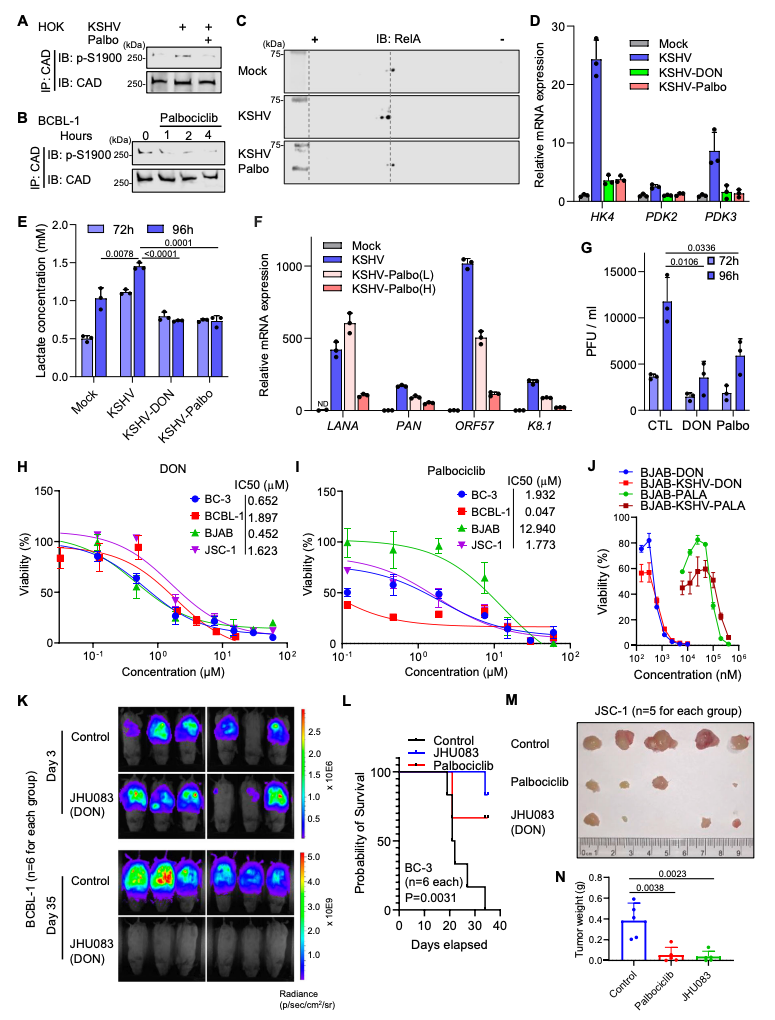
研究团队表示,病毒和癌症都可以劫持细胞代谢,通过研究这些代谢重编程机制,目标是找到致癌病毒和非病毒性癌症的致命弱点,进而改进当前的实验药物组合,以用于临床试验。
版权声明 本网站所有注明“来源:生物谷”或“来源:bioon”的文字、图片和音视频资料,版权均属于生物谷网站所有。非经授权,任何媒体、网站或个人不得转载,否则将追究法律责任。取得书面授权转载时,须注明“来源:生物谷”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。


